Quill Bills | Führen Sie Ihre Abrechnung autonom aus.
Dieses Tool bewerten
Durchschnittsbewertung
Gesamtstimmen
Wähle deine Bewertung (1-10):
Detailinformationen
Was
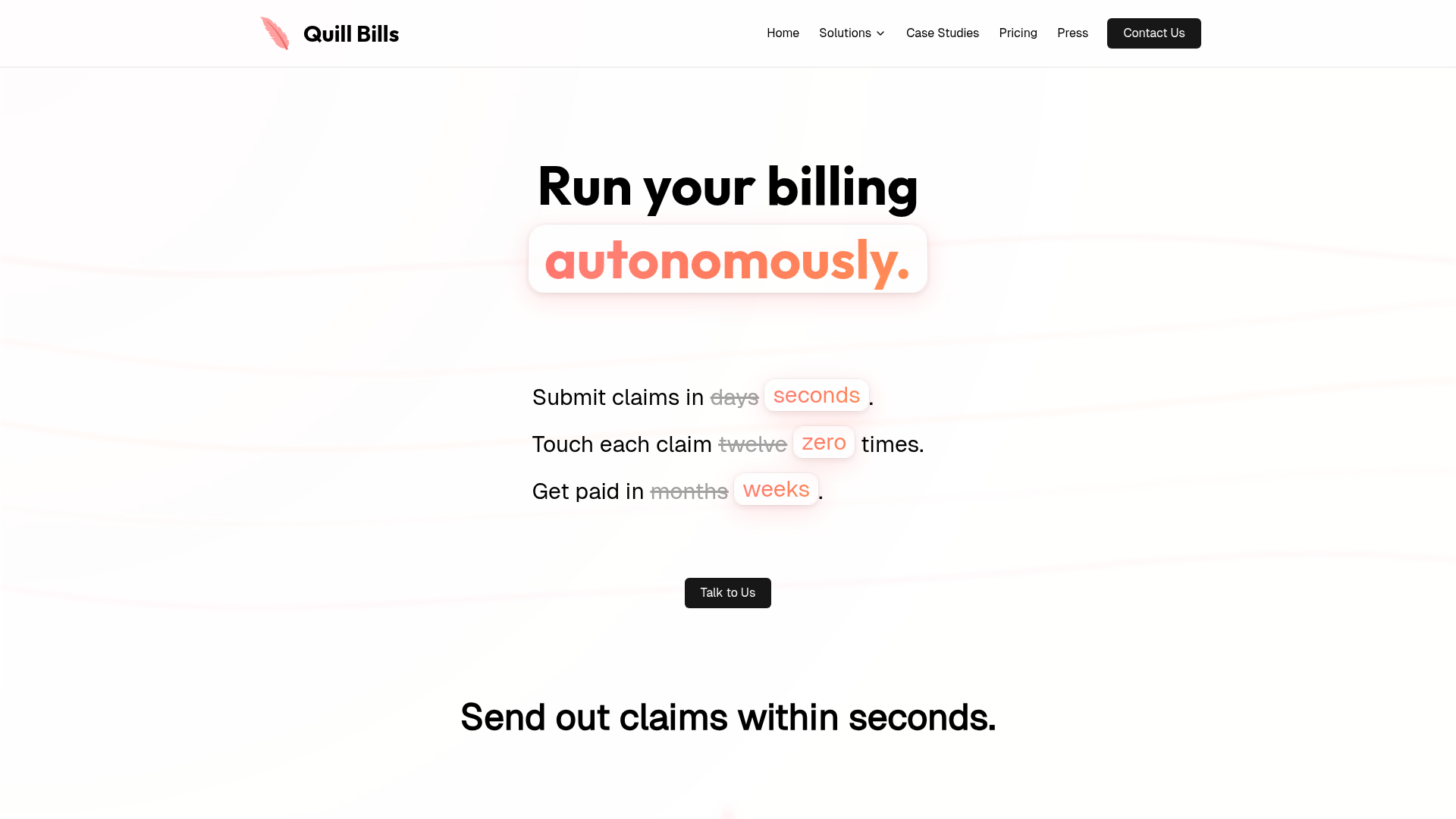
Quill Bills ist ein autonomes Produkt für medizinische Abrechnung und Revenue Cycle Management für Arztpraxen, insbesondere für unabhängige Praxen, basierend auf der Botschaft der Website. Es ist darauf ausgelegt, die Abrechnungsarbeit vom Intake über die Einreichung von Ansprüchen, die Verbuchung von Zahlungen bis hin zur Patientenabrechnung mit hohem Automatisierungsgrad und begrenztem manuellem Eingriff abzuwickeln.
Der Kernablauf beginnt mit der Aufnahme von Dokumenten oder der Synchronisierung von EHR-Daten, verarbeitet Behandlungsfälle und Versicherungsdetails, weist anhand der Dokumentation CPT- und ICD-10-Codes zu, prüft die Anspruchsberechtigung, bereinigt Ansprüche und reicht saubere Ansprüche ein, während Ausnahmen zur Prüfung weitergeleitet werden. Quill Bills scheint entweder als modularer Stack zur Abrechnungsautomatisierung oder als umfassendere, ausgelagerte RCM-Betriebsebene positioniert zu sein, je nachdem, was eine Praxis benötigt.
Funktionen
- Datenaufnahme aus Dokumenten oder EHR-Systemen — Praxen können Terminpläne, Stammdatenblätter, Versicherungskarten, Superbills und Verlaufsnotizen hochladen oder EHR-Synchronisierung nutzen, um den manuellen Intake-Aufwand zu reduzieren.
- Automatisierte Verarbeitung von Behandlungs- und Versicherungsdaten — Das System extrahiert demografische Daten, Behandlungsfälle und Informationen zu Versicherungsplänen, um Ansprüche schneller und mit weniger manueller Dateneingabe vorzubereiten.
- Automatische Kodierung aus klinischen und Abrechnungsdokumenten — Quill Bills liest Superbills und Verlaufsnotizen und weist CPT- und ICD-10-Codes zu, um die Dokumentation in abrechenbare Ansprüche umzuwandeln.
- Prüfung der Anspruchsberechtigung mit mehreren Methoden — Deckungsprüfungen können elektronisch, über Kostenträgerportale oder über einen KI-Telefonagenten als Fallback erfolgen, wenn automatisierte Wege nicht ausreichen.
- Claim-Scrubbing vor der Einreichung — Ansprüche werden auf Kostenträgerregeln, Kodierungsfehler, fehlende Informationen und Duplikate geprüft, sodass mehr Ansprüche in bereinigtem Zustand eingereicht werden können.
- Automatisierte Zahlungsverbuchung und Patientenabrechnung — EOBs und ERAs werden automatisch geparst und den Leistungszeilen zugeordnet, und Patientenrechnungen können nach der Leistungsentscheidung der Versicherung per SMS, E-Mail oder Post versendet werden.
Hilfreiche Tipps
- Ausnahmebehandlung sorgfältig validieren — Bei Produkten zur Abrechnungsautomatisierung liegt der praktische Unterschied oft darin, wie klar das System Sonderfälle kennzeichnet und wie effizient Mitarbeitende diese lösen können.
- Dokumentenqualität und Konsistenz der Quellen bewerten — Automatische Kodierung und Claimerstellung hängen stark von der Struktur und Qualität von Superbills, Notizen, Versicherungskarten und EHR-Daten ab.
- Den vollständigen Revenue Cycle vor dem Rollout abbilden — Praxen sollten prüfen, wie Anspruchsberechtigung, Kodierung, Einreichung, Verbuchung und Patienteneinzug derzeit funktionieren, damit Automatisierung eingeführt wird, ohne Übergaben zu stören.
- Passung zu Fachgebieten und Kostenträgern bestätigen — Die Seite beschreibt eine breite Abrechnungsautomatisierung, nennt jedoch weder die Tiefe der Abdeckung nach Fachgebiet noch kostenträgerspezifische Besonderheiten; diese sollten daher direkt verifiziert werden.
- Bedarf an operativer Aufsicht prüfen — Selbst bei starker Automatisierung benötigen Teams weiterhin Kontrollen für Ablehnungen, Auditierbarkeit und Warteschlangen für menschliche Prüfung, insbesondere in klinischen Abrechnungsumgebungen.
OpenClaw-Fähigkeiten
Quill Bills könnte wahrscheinlich nützliche OpenClaw-Workflows zur Orchestrierung des Revenue Cycle unterstützen, auch wenn die Seite keine native OpenClaw-Integration beschreibt. Wahrscheinliche Skill-Muster umfassen Agenten für die Dokumentenaufnahme, die eingehende Abrechnungsartefakte klassifizieren, Agenten zur Kodierungsprüfung, die generierte Codes mit den Nachweisen in der Patientenakte abgleichen, sowie Follow-up-Agenten, die für Mitarbeitende den Claim-Status, Ergebnisse der Anspruchsberechtigungsprüfung und Ausnahme-Warteschlangen zusammenfassen.
In einem breiteren OpenClaw-Ökosystem könnte diese Art von Produkt Praxisteams dabei unterstützen, End-to-End-Abrechnungs-Copiloten für Empfangspersonal, Abrechnungsmitarbeitende und Praxismanager aufzubauen. Ein wahrscheinlicher Anwendungsfall wäre ein Agent, der Claim-Engpässe überwacht, Arbeitslisten nach Ablehnungsrisiko erstellt, Sequenzen zur Patientenansprache nach Versicherungszahlung auslöst und ungewöhnliches Kostenträgerverhalten zur Prüfung eskaliert. Gut kombiniert könnte dies kleinere Praxen von reaktiver Abrechnungsverwaltung hin zu einem kontinuierlicher überwachten und halbautonomen Revenue-Operations-Modell bewegen.
Einbettungscode
Teile dieses KI-Tool auf deiner Website oder in deinem Blog, indem du den folgenden Code kopierst und einfügst. Das eingebettete Widget aktualisiert sich automatisch.
<iframe src="https://www.aimyflow.com/ai/quillbills-com/embed" width="100%" height="400" frameborder="0"></iframe>