Clearest Health — Récupérez vos revenus hors réseau
Noter cet outil
Note moyenne
Nombre total de votes
Sélectionnez votre note (1-10) :
Informations détaillées
Ce que c’est
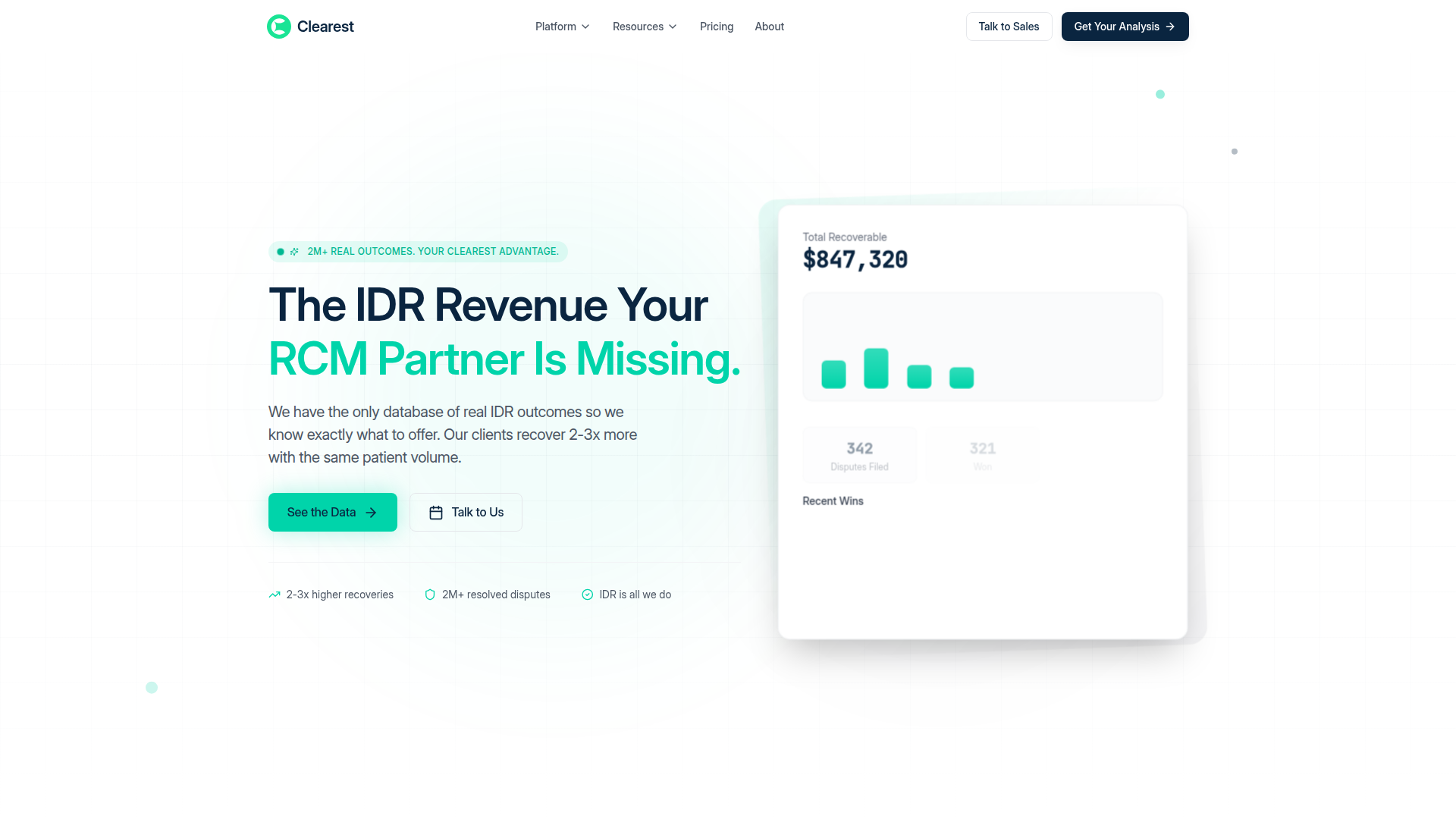
Clearest Health est une plateforme et un service spécialisés dans la récupération de revenus, axés sur les cabinets de santé indépendants ayant des réclamations hors réseau susceptibles d’être admissibles à la résolution indépendante des litiges (IDR) dans le cadre du No Surprises Act. Sa proposition de valeur centrale repose sur l’utilisation d’une base de données propriétaire de résultats d’IDR résolus afin d’aider les prestataires à déterminer des montants d’offre plus solides et à récupérer davantage sur les réclamations sous-payées.
Le workflow décrit sur la page est simple : Clearest analyse les réclamations, identifie les opportunités d’IDR pertinentes, dépose les litiges en s’appuyant sur des preuves issues de cas résolus comparables, et gère le processus de bout en bout. Le produit semble se positionner comme un complément ciblé ou une alternative à un partenaire généraliste de gestion du cycle des revenus, en particulier pour les cabinets qui déposent déjà des litiges ou devraient le faire, mais qui ne disposent pas d’une intelligence tarifaire fiable.
Fonctionnalités
- Analyse des opportunités IDR : Examine les réclamations sous-payées et identifie les litiges qui valent la peine d’être poursuivis, afin d’aider les cabinets à concentrer leurs efforts sur les dossiers présentant une valeur de récupération attendue plus élevée.
- Base de données tarifaire propriétaire : Utilise des résultats d’IDR appariés par code CPT, payeur, région et type d’établissement afin d’étayer une tarification des litiges plus éclairée que les montants facturés ou les estimations.
- Documentation de litige prête à l’emploi comme preuve : Constitue des dossiers de litige avec des données de paiement comparables, afin que les arbitres reçoivent des éléments justificatifs plutôt que des montants d’offre non étayés.
- Optimisation des offres : Recommande des niveaux tarifaires basés sur l’historique des résultats de litiges, ce qui peut améliorer le potentiel de récupération sans recourir à des estimations hasardeuses.
- Stratégie spécifique au payeur : Applique une intelligence par payeur concernant les comportements de règlement et les seuils, ce qui peut aider à adapter les tactiques de dépôt selon l’assureur plutôt que d’utiliser une approche uniforme.
- Gestion de bout en bout des dossiers : Prend en charge le dépôt, la documentation et le suivi du statut tout au long du processus de litige, réduisant ainsi la charge administrative des organisations prestataires.
Conseils utiles
- Validez la couverture des données pour votre spécialité : Pour les outils IDR, la qualité du benchmark dépend de la couverture du produit pour votre mix de procédures, votre mix de payeurs, votre géographie et votre type d’établissement.
- Comparez avec votre workflow RCM actuel : Si un partenaire existant gère déjà les refus et les litiges, évaluez à quel niveau une intelligence tarifaire spécifique à l’IDR améliorerait concrètement les résultats plutôt que de faire doublon.
- Examinez attentivement le modèle de preuve : Dans cette catégorie, le facteur différenciant en pratique est souvent de savoir si la documentation de paiements comparables est suffisamment spécifique et crédible pour influencer les arbitres.
- Demandez une méthodologie de récupération au niveau de la réclamation : Les prévisions sont plus utiles lorsqu’elles montrent comment les opportunités sont classées, comment les montants d’offre sont établis, et quelles réclamations ne valent probablement pas la peine d’être déposées.
- Distinguez les réclamations confirmées des comparaisons marketing : La page avance des affirmations de performance fortes ; les acheteurs devraient confirmer les définitions, les hypothèses de délai de résolution et vérifier si les résultats varient selon le payeur et le type de procédure.
Compétences OpenClaw
Clearest Health pourrait vraisemblablement s’intégrer à OpenClaw comme un workflow d’intelligence des revenus de santé centré sur les sous-paiements hors réseau et la préparation des dossiers IDR. Une compétence OpenClaw utile pourrait ingérer des EOB, des fichiers de remise et des exports de réclamations, signaler les réclamations probablement sous-payées, les classifier par CPT, payeur et région, puis orienter les bons dossiers vers une file de préparation des litiges. Si Clearest expose des sorties structurées ou des rapports, un autre workflow probable pourrait résumer les opportunités de récupération pour les dirigeants de cabinets et les équipes de gestion du cycle des revenus.
Une couche d’agents OpenClaw plus large pourrait probablement transformer les insights issus de Clearest en automatisation opérationnelle pour les groupes ambulatoires, les cabinets chirurgicaux et les cliniques spécialisées. Exemples : un agent de triage des réclamations, un assistant de rédaction de preuves pour arbitres, un workflow de surveillance des schémas par payeur, ou un tableau de bord de prévision des revenus estimant la récupération IDR probable par spécialité et par payeur. Il s’agit de cas d’usage déduits plutôt que d’intégrations natives confirmées, mais cette combinaison pourrait sensiblement faire évoluer les équipes financières de santé d’un suivi réactif des sous-paiements vers une stratégie de litige plus guidée par les données.
Code d'intégration
Partagez cet outil IA sur votre site ou blog en copiant et collant le code ci-dessous. Le widget intégré sera automatiquement mis à jour.
<iframe src="https://www.aimyflow.com/ai/clearesthealth-com/embed" width="100%" height="400" frameborder="0"></iframe>