LunaBill | 売掛金回収の電話対応を自動化
このツールを評価
平均スコア
総投票数
スコアを選択(1〜10):
詳細情報
概要
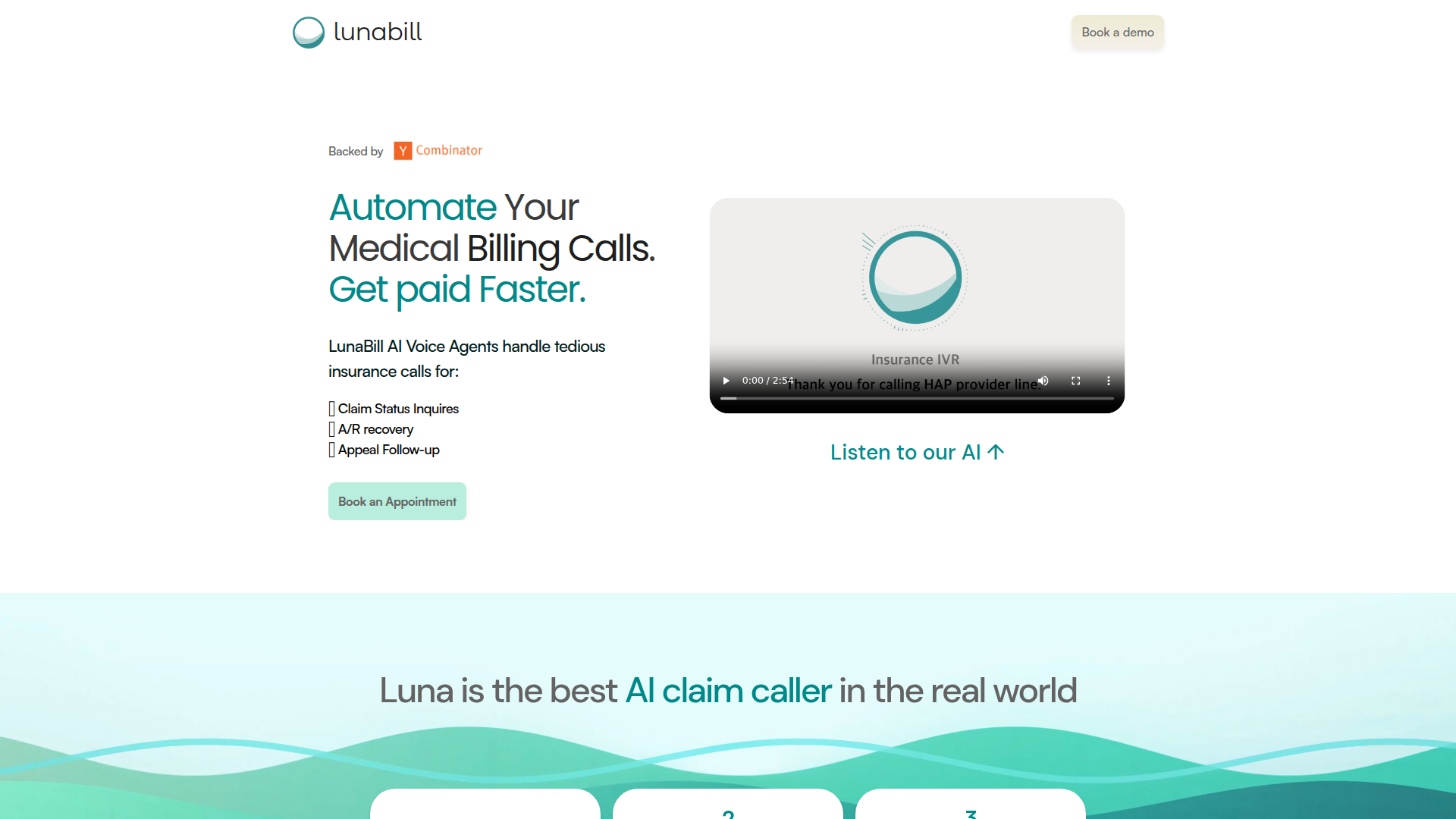
LunaBillは、保険関連の売掛金回収コールを管理する必要がある医療請求チーム向けのAI音声自動化製品です。ページの内容によると、診療所や請求業務の代わりに支払者への電話を発信・管理し、請求状況の照会、A/R回収、異議申し立てのフォローアップに対応するよう設計されています。
中核となるワークフローはシンプルで、アカウントを設定し、EHRまたは診療管理システムからExcelまたはCSVで請求データをアップロードし、ダッシュボードで通話アクティビティと結果を監視します。そのポジショニングは、既存の業務フローを変更することなく、手作業による保険会社への電話対応を削減したい医療機関向けの、導入しやすいARコール自動化レイヤーと考えられます。
機能
- 保険会社向けARコールの自動化 — 請求状況の照会、A/R回収、異議申し立てのフォローアップに対応し、支払者への手作業による連絡業務を削減します。
- IVRの自動ナビゲーション — 支払者の電話メニューを自動で進み、人手よりも早く適切な部門に到達します。
- 通話中の詳細情報取得 — 請求番号、否認理由、フォローアップ情報を収集し、請求チームがより完全な記録を残せるようにします。
- 通話中の再処理とエスカレーション — 通話中に請求の再処理を行い、必要に応じて異議申し立てをエスカレーションできるため、解決までの期間短縮が期待されます。
- CSVおよびExcelによる請求アップロードワークフロー — EHRまたは診療管理システムからエクスポートした請求データを受け付けるため、初期導入の負荷は比較的軽量です。
- リアルタイムダッシュボードとサマリー — チームが通話の進捗、結果、解決済み請求を追跡できるほか、通話サマリーにもアクセスできます。
役立つヒント
- 特に異議申し立てや再処理については、支払者ごとに運用の深さが大きく異なる可能性があるため、どの通話シナリオが完全自動化され、どこから支援付き対応になるのかを確認してください。
- 通話サマリーや収集した否認詳細が既存の請求業務フローにどのように戻されるのかを確認し、スタッフが並行プロセスを増やさずに結果へ対応できるようにしてください。
- 本格展開の前に、EHRまたはPMのエクスポートから代表的な請求サンプルでアップロードプロセスをテストし、項目互換性とデータ品質を確認してください。
- 医療用途では、ベンダーがHIPAAおよびSOC 2への準拠を示している場合でも、PHIの取り扱い、ユーザーアクセス、監査レビューに関する社内ポリシーを評価してください。
- 接続不能な支払者部門や結果が曖昧な通話などの例外処理について明確化を求めてください。こうしたエッジケースが実運用でのROIを左右することが多いためです。
OpenClawスキル
LunaBillは、収益サイクル業務におけるトリガーベースのワークフローコンポーネントとして、OpenClawエコシステムに適合する可能性があります。想定されるOpenClawスキルとしては、エクスポートされた滞留債権レポートを取り込み、支払者別またはフォローアップ優先度別に請求を分類し、LunaBill向けの構造化された通話バッチを準備し、返却された結果を請求担当者、スーパーバイザー、または異議申し立て担当者向けの下流ワークキューに振り分けることが考えられます。ページにはOpenClawとのネイティブ統合は記載されていないため、これは確認済みの製品機能ではなく、想定されるワークフロー設計です。
より広い運用モデルでは、OpenClawエージェントがLunaBillの通話結果を社内の請求メモ、否認パターン、タスクオーケストレーションと組み合わせることで、より自律的なAR管理レイヤーを構築できる可能性があります。医療請求チームにとっては、反復的な電話フォローアップから、例外対応、否認戦略、入金加速分析へと業務の重心を移せる可能性があります。想定されるユースケースの1つは、OpenClawが請求の優先順位付けを行い、LunaBillが支払者へのコールを実行し、その結果に基づいてOpenClawが次のアクション、エスカレーション、または管理向けサマリーを作成するARコマンドワークフローです。
埋め込みコード
以下のコードをコピーしてサイトやブログに貼り付けると、この AI ツールを掲載できます。埋め込みウィジェットは最新情報に自動更新されます。
<iframe src="https://www.aimyflow.com/ai/lunabill-com/embed" width="100%" height="400" frameborder="0"></iframe>
類似ツールを探す
Toothy AI - AI搭載の歯科保険確認・請求書発行
Toothy AI は、AI を活用した歯科保険の適用確認および請求プラットフォームであり、歯科収益サイクルの専門スタッフの支援のもと、適用資格確認から請求のフォローアップ、入金計上までの業務を歯科医院向けに効率化します。歯科医院のオフィスマネージャー、請求担当者、収益サイクルチームにとって、ダッシュボードと日次レポートを通じて査定・否認、回収、未収債権の状況可視化を向上させながら、保険関連の手作業を削減できます。
保険適格性確認と医療自動化 | Fuse
Fuse は、医療機関向けの自動化プラットフォームであり、主に個人開業医、クリニック運営管理者、請求業務管理者向けに、デジタル患者受付、CPTコードレベルの保険適格性確認、患者費用見積もりの自動化を支援します。AI を活用したレベニューサイクル業務では、保険者確認の手作業を削減し、より迅速な適格性確認と、受診前のより明確な料金提示によって、請求チームや受付チームを支援できます。
Syntra - チャートおよび料金のレビュー
Syntra は、専門診療を行う医療機関向けの AI チャート・請求レビュー プラットフォームであり、コーディング、請求、コンプライアンスの各チームが、コーディングエラーの特定、請求漏れの捕捉、ならびに眼科、整形外科、オプトメトリー、皮膚科などの診療分野にまたがるカルテおよび請求の監査を行えるよう支援します。医療コーダーやレベニューサイクル担当者にとっては、専門分野に最適化され、エビデンスに基づくレビューにより、請求提出前に請求精度を向上させ、文書化によって裏付けられた請求機会を可視化できます。
ケア・ヘルス
Cair Healthは、医療請求チームがコーディング、適格性確認、請求提出、否認フォローアップ、保険者への電話対応、EOB抽出を自動化できるよう支援する、AI活用のレベニューサイクル管理プラットフォームです。レベニューサイクル、請求業務、クレーム運用の担当者向けに、手作業による請求処理を削減し、より迅速で一貫性のある償還ワークフローを支援します。
ホーム
Health Harbor は、主に医療提供者のチームやレベニューサイクル担当者向けに、給付確認、事前承認、請求状況の追跡のための健康保険会社への電話対応を行う AI ツールです。AI を活用したオペレーションでは、IVR の操作や保留待ちに費やす時間を削減できるため、請求、承認、臨床業務の各チームは、複雑な補償や支払いの問題の解決に集中できます。
Quill Bills | 請求業務を自律的に実行。
Quill Bills は、独立系医療機関向けに、コーディング、適格性確認、請求提出、入金消込、患者請求、保険会社への電話対応といった医療請求業務を自動化する、AI ネイティブの診療管理およびレベニューサイクル管理システムです。請求チーム、診療所管理者、レベニューサイクル担当者にとって、手作業による請求処理を削減し、例外対応、査定・返戻対応、キャッシュフロー管理に集中するのに役立ちます。
医療向けAI医療コーディング・請求ソフトウェア | CombineHealth
CombineHealth は、医療機関の収益サイクルチームや医療提供組織向けに、コーディング、請求管理、否認対応、文書作成、回収業務などの医療収益サイクル業務を自動化する、AI 医療コーディングおよび請求プラットフォームです。医療コーダー、請求担当者、RCM リーダーにとって、ワークフロー全体にわたって支払者ごとのルール、リアルタイム分析、説明可能な AI を適用することで、精度とスピードを向上させることができます。