Cair Health
Dieses Tool bewerten
Durchschnittsbewertung
Gesamtstimmen
Wähle deine Bewertung (1-10):
Detailinformationen
Was
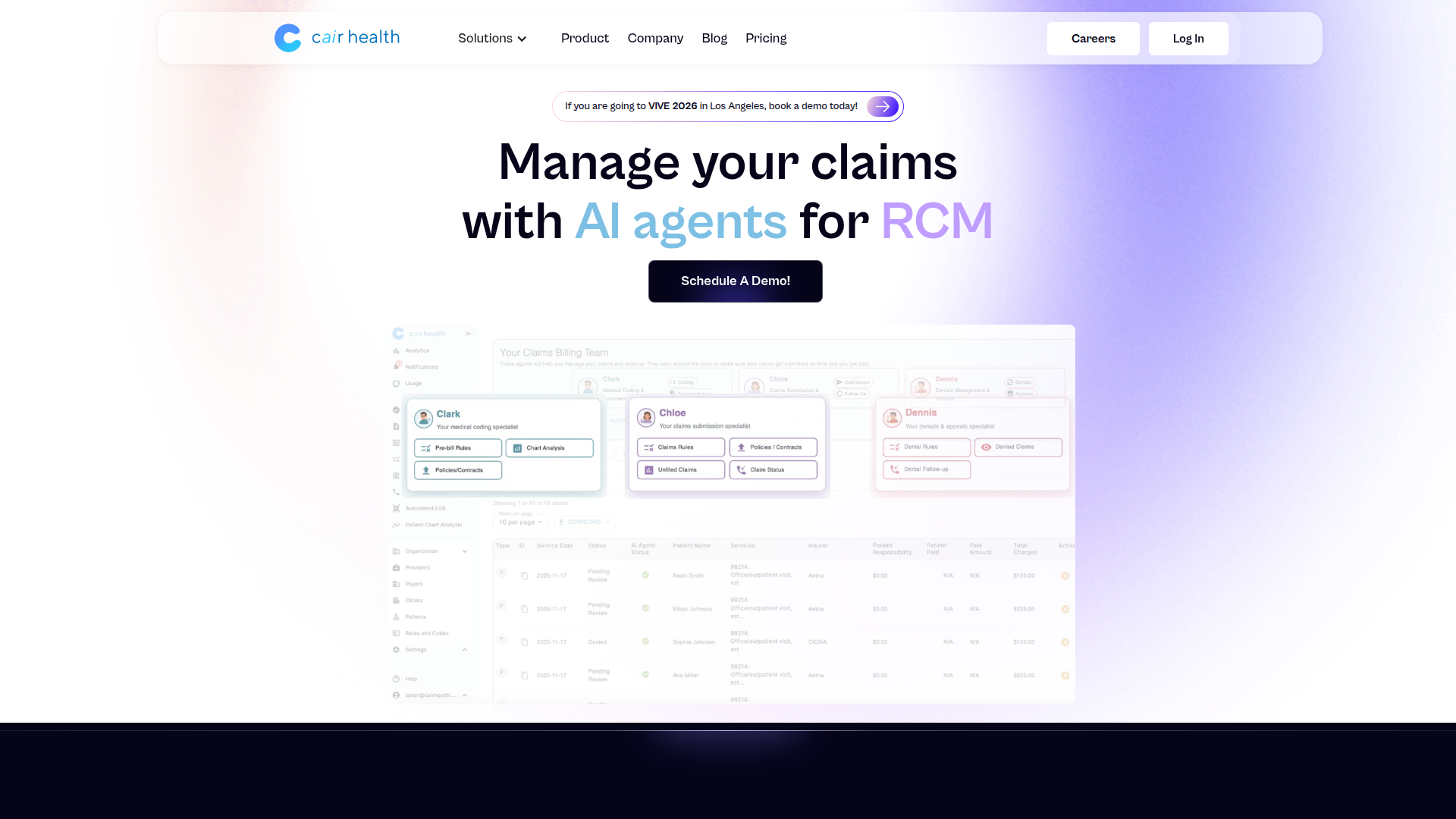
Cair Health ist eine KI-Plattform für Revenue Cycle Management für Gesundheitsorganisationen, die die Einreichung von Leistungsansprüchen, das Management von Ablehnungen, Eligibility-Prüfungen, die Zahlungsverbuchung und die Performance im Forderungsmanagement verbessern müssen. Das Produkt scheint sich auf eine Gruppe spezialisierter KI-Agenten zu konzentrieren, die jeweils auf einen bestimmten Teil des Claims-Lebenszyklus ausgerichtet sind, etwa Kodierung, Claims-Verarbeitung, Ablehnungen, Anrufe bei Kostenträgern, Eligibility und EOB-Extraktion.
Der Kern-Workflow basiert darauf, Claims- und klinische Daten zu verbinden, benutzerdefinierte Abrechnungsregeln anzuwenden und Aufgaben zwischen KI-Agenten und Abrechnungsteams zu steuern. Laut der Seite positioniert sich Cair Health als Automatisierungsschicht für Revenue-Cycle-Teams von Leistungserbringern, die schnellere Claims-Prozesse, bessere First-Pass-Genehmigungen und eine engere Kontrolle über Erstattungsverluste anstreben.
Funktionen
- KI-Agent für Claims-Verarbeitung: CHLOE prüft klinische Notizen, Richtlinien der Kostenträger, Eligibility-Daten und Kodierungsregeln, um regelkonforme und erstattungsfähige Claims vorzubereiten.
- Automatisierung des Ablehnungsmanagements: DENNIS ruft ERAs ab, analysiert Claim-Probleme und erstellt eine überarbeitete 837, um schnellere Wiedereinreichungen und Einspruchsprozesse zu unterstützen.
- KI-Unterstützung für Telefonate mit Kostenträgern: PAIGE kann im Rahmen der Klärung von Ablehnungen Kostenträger kontaktieren, was den manuellen Nachverfolgungsaufwand für Abrechnungsteams verringern kann.
- Überwachung der Erlösrealisierung: Die Plattform erkennt Unterzahlungen, verpasste Erstattungsmöglichkeiten und Claim-Fehler in Echtzeit, um Verluste und Abschreibungen zu reduzieren.
- Flexible Konnektivität für Gesundheitsdaten: Cair Health unterstützt die Datensynchronisierung über APIs und kann mit Rohnotizen, X12-EDI-Dateien, FHIR-Ressourcen oder direkten EHR-API-Verbindungen über mehr als 80 Integrationen hinweg arbeiten.
- Benutzerdefinierte Regeln und Team-Worklists: Organisationen können Abrechnungsregeln und dynamische Worklists konfigurieren, damit KI-Agenten lokale Anforderungen einhalten und Aufgaben an Abrechnungsteams zuweisen.
Hilfreiche Tipps
- Eignung für Fachbereiche früh validieren: Die Website sagt, dass die Plattform fachübergreifend und für verschiedene Leistungsarten funktioniert, aber Käufer sollten die Regelabdeckung für ihren Kostenträgermix, die Komplexität ihrer Claims und ihre Dokumentationsmuster bestätigen.
- Tiefe des Ablehnungs-Workflows bewerten: Wenn Ablehnungen ein großes Problem sind, sollte geprüft werden, wie die Erstellung überarbeiteter 837-Dateien, der Abruf von ERAs und die Kontaktaufnahme mit Kostenträgern in bestehende Einspruchsprozesse und Zuständigkeiten der Mitarbeitenden passen.
- Daten-Onboarding sorgfältig planen: Cair betont eine schnelle Implementierung, aber die Ergebnisse hängen weiterhin von der Qualität der Quelldaten, den EDI-Enrollment-Schritten und der Zuverlässigkeit des Zugriffs auf EHR- oder Claims-Systeme ab.
- Regeln strategisch einsetzen: Benutzerdefinierte Regeln können für Einschränkungen bei Modifikatoren, LMN-Anforderungen und kostenträgerspezifische Präferenzen wertvoll sein, daher sollten Teams diese Richtlinien vor dem Rollout dokumentieren.
- Governance-Anforderungen prüfen: Die Seite nennt HIPAA- und SOC-2-Compliance und sagt, dass Daten nicht gespeichert, geteilt oder zum Training von LLMs verwendet werden; Organisationen sollten während der Beschaffung dennoch Sicherheitsdokumentation und betriebliche Kontrollen prüfen.
OpenClaw-Fähigkeiten
Cair Health könnte wahrscheinlich gut in einem OpenClaw-Ökosystem als operative Engine hinter Workflows im Healthcare Revenue Cycle Management funktionieren. Mögliche OpenClaw-Fähigkeiten könnten die Triage von Claim-Status, die Kategorisierung von Ablehnungen, die Orchestrierung der Nachverfolgung bei Kostenträgern, die Prüfung von EOB-Ausnahmen und die Zusammenfassung von Billing-Worklists umfassen. Wenn auf Daten von Cair Health über APIs oder Workflow-Trigger zugegriffen werden kann, könnten OpenClaw-Agenten helfen, Aufgaben zu routen, Claim-Probleme für Mitarbeitende zu erläutern und mehrstufige Prozesse über Kodierungs-, Abrechnungs- und Forderungsmanagement-Teams hinweg zu koordinieren.
In einem breiteren Branchen-Workflow könnte diese Kombination Revenue-Cycle-Teams von manueller Claim-Bearbeitung hin zu einem ausnahmebasierten Management verschieben. Ein wahrscheinlicher Anwendungsfall wäre ein OpenClaw-Agent, der die Ausgaben von Cair überwacht, risikoreiche Claims vor der Einreichung kennzeichnet, interne Erklärungen für Ablehnungen entwirft und rollenspezifische tägliche Queues für Kodierer, Abrechner und Manager erstellt. Das wäre laut der Seite keine bestätigte native Integration, aber es ist eine praxisnahe Möglichkeit, wie sich diese Art von KI-RCM-Plattform zu einem stärker agentengesteuerten Betriebsmodell für Finanzteams von Leistungserbringern erweitern ließe.
Einbettungscode
Teile dieses KI-Tool auf deiner Website oder in deinem Blog, indem du den folgenden Code kopierst und einfügst. Das eingebettete Widget aktualisiert sich automatisch.
<iframe src="https://www.aimyflow.com/ai/cairhealth-com/embed" width="100%" height="400" frameborder="0"></iframe>
Ähnliche Tools entdecken
LunaBill | Automatisieren Sie Ihre Debitorenanrufe
LunaBill ist eine KI-Sprachagentenplattform, die Anrufe zur medizinischen Abrechnung und zum Forderungsmanagement automatisiert und Abrechnungsteams im Gesundheitswesen sowie Arztpraxen dabei unterstützt, den Status von Leistungsansprüchen zu prüfen, offene Forderungen einzuziehen und Einsprüche nachzuverfolgen. Für Mitarbeitende im Revenue Cycle Management und in der medizinischen Abrechnung kann sie den manuellen Telefonaufwand mit Versicherern reduzieren, indem sie IVR-Systeme navigiert, Details zu Ablehnungen erfasst und eine schnellere Neubearbeitung und Eskalation von Leistungsansprüchen unterstützt.
Toothy AI – KI-gestützte Überprüfung von Zahnversicherungen & Abrechnung
Toothy AI ist eine KI-gestützte Plattform für die Verifizierung von Zahnversicherungen und die Abrechnung, die Zahnarztpraxen dabei hilft, Arbeitsabläufe von der Leistungsberechtigungsprüfung bis zur Nachverfolgung von Ansprüchen und der Zahlungsverbuchung zu optimieren – mit Unterstützung durch Fachkräfte für den Revenue Cycle im Dentalbereich. Für Praxismanager in Zahnarztpraxen, Abrechnungskräfte und Revenue-Cycle-Teams kann sie den manuellen Aufwand bei Versicherungsaufgaben reduzieren und zugleich die Transparenz bei Ablehnungen, Zahlungseingängen und offenen Forderungen durch Dashboards und tägliche Berichte verbessern.
Überprüfung der Versicherungsberechtigung & Automatisierung im Gesundheitswesen | Fuse
Fuse ist eine Automatisierungsplattform für das Gesundheitswesen, die Arztpraxen dabei unterstützt, die digitale Patientenaufnahme, die Versicherungsprüfung der Anspruchsberechtigung auf CPT-Code-Ebene und Kostenschätzungen für Patienten zu automatisieren, vor allem für Inhaber von Privatpraxen, Praxismanager und Abrechnungsleiter. Im Bereich KI-gestützter Revenue-Cycle-Operations kann sie den manuellen Aufwand für Kostenträgerprüfungen reduzieren und Abrechnungs- sowie Front-Office-Teams mit schnelleren Anspruchsberechtigungsprüfungen und transparenteren Preisen vor der Leistungserbringung unterstützen.
Syntra – Diagramm- & Gebührenprüfung
Syntra ist eine KI-gestützte Plattform zur Überprüfung von Patientenakten und Abrechnungen für fachärztliche Praxen, die Teams aus Kodierung, Abrechnung und Compliance dabei unterstützt, Kodierfehler zu erkennen, nicht erfasste Leistungen abzurechnen sowie Patientenakten und Forderungen in Fachgebieten wie Ophthalmologie, Orthopädie, Optometrie und Dermatologie zu prüfen. Für medizinische Kodierfachkräfte und Mitarbeitende im Revenue Cycle kann die auf Fachgebiete abgestimmte, evidenzbasierte Prüfung die Abrechnungsgenauigkeit verbessern und durch die Dokumentation gestützte Abrechnungsmöglichkeiten aufzeigen, bevor Ansprüche eingereicht werden.
Startseite
Health Harbor ist ein KI-Tool, das Anrufe zur Krankenversicherung für Leistungsprüfungen, Vorabgenehmigungen und die Nachverfolgung des Schadensstatus bearbeitet, vor allem für Teams von Gesundheitsdienstleistern und Mitarbeitende im Revenue Cycle Management. In KI-gestützten Abläufen kann es den Zeitaufwand für die Navigation durch IVR-Systeme und Warteschleifen reduzieren, sodass sich Teams aus Abrechnung, Genehmigungen und klinischen Abläufen auf die Lösung komplexer Fragen zu Versicherungsdeckung und Zahlungen konzentrieren können.
Quill Bills | Führen Sie Ihre Abrechnung autonom aus.
Quill Bills ist ein KI-natives Praxismanagement- und Revenue-Cycle-Management-System, das medizinische Abrechnungsaufgaben wie Kodierung, Berechtigungsprüfungen, die Einreichung von Leistungsanträgen, Zahlungsverbuchung, Patientenabrechnung und Telefonate mit Versicherern für unabhängige Gesundheitspraxen automatisiert. Für Abrechnungsteams, Praxisadministratoren und Revenue-Cycle-Mitarbeitende kann dies den manuellen Aufwand bei Leistungsanträgen reduzieren und ihnen helfen, sich auf Ausnahmen, Ablehnungen und die Überwachung des Cashflows zu konzentrieren.
KI-Software für medizinische Kodierung und Abrechnung im Gesundheitswesen | CombineHealth
CombineHealth ist eine KI-gestützte Plattform für medizinische Kodierung und Abrechnung, die Aufgaben im Revenue Cycle des Gesundheitswesens wie Kodierung, Forderungsmanagement, Bearbeitung von Ablehnungen, Dokumentation und Inkasso für Revenue-Cycle-Teams im Gesundheitswesen und Leistungserbringerorganisationen automatisiert. Für medizinische Kodierfachkräfte, Abrechnungsspezialisten und RCM-Führungskräfte kann sie Genauigkeit und Geschwindigkeit verbessern, indem sie zahlerspezifische Regeln, Echtzeitanalysen und erklärbare KI im gesamten Workflow einsetzt.