LunaBill | Automatisieren Sie Ihre Debitorenanrufe
Dieses Tool bewerten
Durchschnittsbewertung
Gesamtstimmen
Wähle deine Bewertung (1-10):
Detailinformationen
Was
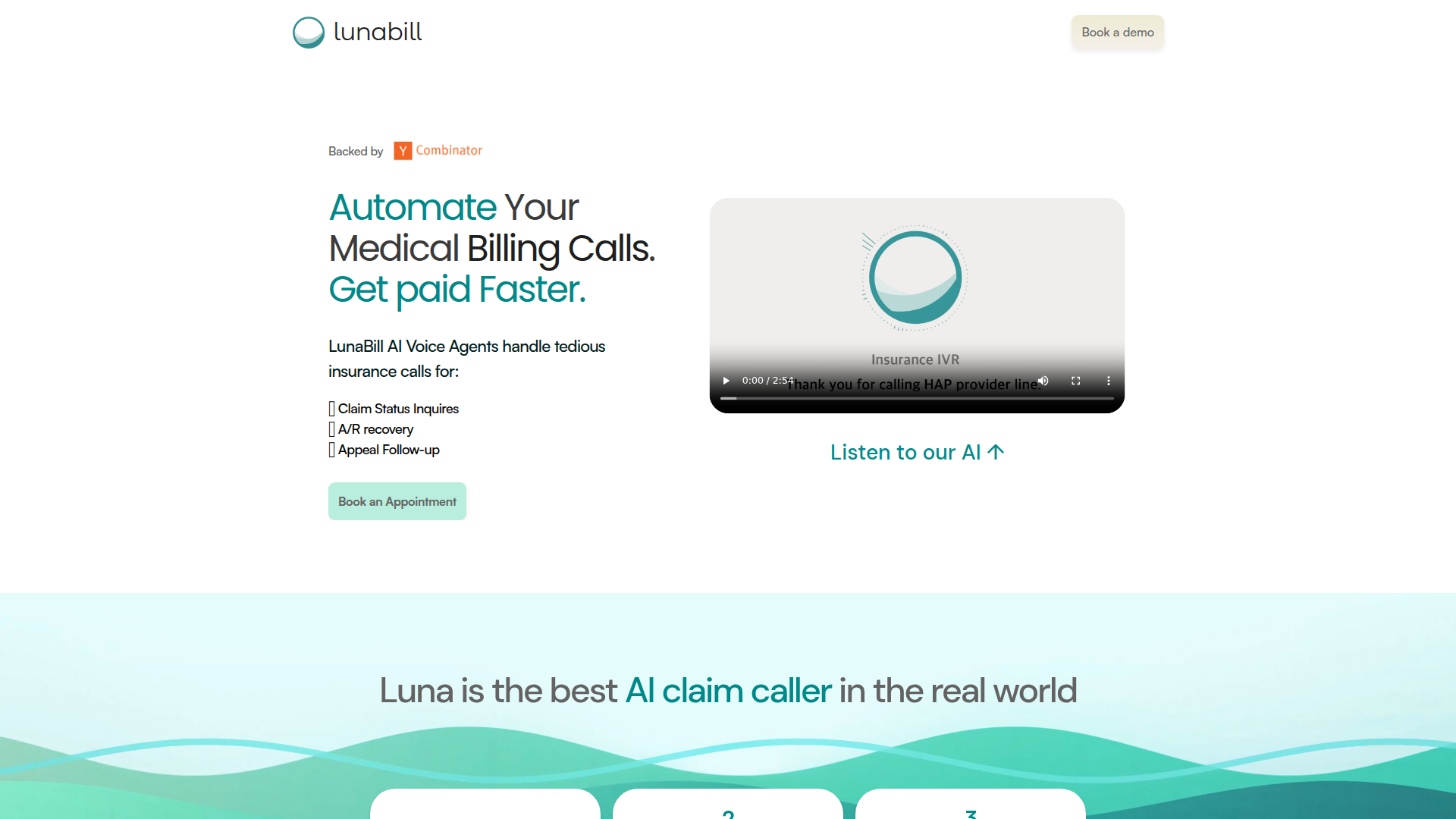
LunaBill ist ein KI-gestütztes Sprachautomatisierungsprodukt für Teams im medizinischen Abrechnungswesen, die versicherungsbezogene Anrufe zu offenen Forderungen verwalten müssen. Laut der Seite ist es darauf ausgelegt, Anfragen zum Schadensstatus, A/R-Recovery und die Nachverfolgung von Einsprüchen zu übernehmen, indem es Anrufe bei Kostenträgern im Namen einer Praxis oder Abrechnungsorganisation führt und verwaltet.
Der Kern-Workflow scheint einfach zu sein: ein Konto einrichten, Schadensdaten aus einem EHR- oder Praxisverwaltungssystem per Excel oder CSV hochladen und Anrufaktivitäten sowie Ergebnisse in einem Dashboard überwachen. Die Positionierung dürfte als Plug-and-Play-Automatisierungsebene für AR-Anrufe für Gesundheitsorganisationen gedacht sein, die manuelle Versicherungstelefonate reduzieren möchten, ohne bestehende Workflows zu ändern.
Funktionen
- Automatisierte Versicherungs-AR-Anrufe — Übernimmt Anfragen zum Schadensstatus, A/R-Recovery und die Nachverfolgung von Einsprüchen, um den manuellen Aufwand für die Kontaktaufnahme mit Kostenträgern zu reduzieren.
- Automatische IVR-Navigation — Bewegt sich automatisch durch die Telefonmenüs der Kostenträger, um schneller als ein menschlicher Anrufer die richtige Abteilung zu erreichen.
- Erfassung von Details während des Anrufs — Sammelt Schadensnummern, Ablehnungsgründe und Informationen zur Nachverfolgung, damit Abrechnungsteams über vollständigere Dokumentation verfügen.
- Neubearbeitung und Eskalation während des Anrufs — Kann Ansprüche während des Anrufs neu bearbeiten und Einsprüche bei Bedarf eskalieren, was die Lösungszyklen verkürzen kann.
- Workflow zum Hochladen von Ansprüchen per CSV und Excel — Akzeptiert exportierte Schadensdaten aus einem EHR- oder Praxisverwaltungssystem, wodurch die anfängliche Einführung relativ schlank bleibt.
- Echtzeit-Dashboard und Zusammenfassungen — Ermöglicht Teams, Anruffortschritt, Ergebnisse und gelöste Ansprüche zu verfolgen, und bietet außerdem Zugriff auf Gesprächszusammenfassungen.
Hilfreiche Tipps
- Prüfen Sie, welche Szenarien bei Anrufen mit Kostenträgern vollständig automatisiert sind und welche nur unterstützt werden, insbesondere bei Einsprüchen und der Neubearbeitung, da die operative Tiefe je nach Kostenträger stark variieren kann.
- Prüfen Sie, wie Gesprächszusammenfassungen und erfasste Ablehnungsdetails in Ihren bestehenden Abrechnungsworkflow zurückgeführt werden, damit Mitarbeitende auf Ergebnisse reagieren können, ohne Parallelprozesse zu schaffen.
- Testen Sie den Upload-Prozess mit einer repräsentativen Stichprobe von Ansprüchen aus Ihrem EHR- oder PM-Export, um Feldkompatibilität und Datenqualität vor einem breiteren Rollout zu bestätigen.
- Für den Einsatz im Gesundheitswesen sollten interne Richtlinien zum Umgang mit PHI, zu Benutzerzugriffen und zu Audit-Prüfungen bewertet werden, auch wenn der Anbieter HIPAA- und SOC-2-Konformität angibt.
- Bitten Sie um Klarheit beim Umgang mit Ausnahmen, etwa bei nicht erreichbaren Abteilungen von Kostenträgern oder uneindeutigen Gesprächsergebnissen, da diese Randfälle häufig den realen ROI bestimmen.
OpenClaw-Fähigkeiten
LunaBill könnte gut in das OpenClaw-Ökosystem als triggerbasierte Workflow-Komponente für Revenue-Cycle-Operationen passen. Wahrscheinliche OpenClaw-Fähigkeiten könnten exportierte Aging-Reports aufnehmen, Ansprüche nach Kostenträger oder Follow-up-Priorität klassifizieren, strukturierte Anruf-Batches für LunaBill vorbereiten und zurückgegebene Ergebnisse in nachgelagerte Arbeitswarteschlangen für Abrechnungskräfte, Supervisoren oder Einspruchsspezialisten leiten. Die Seite beschreibt keine native OpenClaw-Integration, daher handelt es sich eher um ein wahrscheinliches Workflow-Design als um eine bestätigte Produktfunktion.
In einem umfassenderen Betriebsmodell könnten OpenClaw-Agenten die Anrufergebnisse von LunaBill mit internen Anspruchsnotizen, Ablehnungsmustern und Aufgabenorchestrierung kombinieren, um eine autonomere AR-Management-Ebene zu schaffen. Für Teams im medizinischen Abrechnungswesen könnte das die Arbeit von repetitiver telefonischer Nachverfolgung hin zu Ausnahmebearbeitung, Ablehnungsstrategie und Analyse der Zahlungsbeschleunigung verlagern. Ein wahrscheinlicher Anwendungsfall ist ein AR-Command-Workflow, bei dem OpenClaw Ansprüche priorisiert, LunaBill Anrufe bei Kostenträgern ausführt und OpenClaw anschließend nächste Schritte, Eskalationen oder Management-Zusammenfassungen auf Basis der Ergebnisse entwirft.
Einbettungscode
Teile dieses KI-Tool auf deiner Website oder in deinem Blog, indem du den folgenden Code kopierst und einfügst. Das eingebettete Widget aktualisiert sich automatisch.
<iframe src="https://www.aimyflow.com/ai/lunabill-com/embed" width="100%" height="400" frameborder="0"></iframe>
Ähnliche Tools entdecken
Toothy AI – KI-gestützte Überprüfung von Zahnversicherungen & Abrechnung
Toothy AI ist eine KI-gestützte Plattform für die Verifizierung von Zahnversicherungen und die Abrechnung, die Zahnarztpraxen dabei hilft, Arbeitsabläufe von der Leistungsberechtigungsprüfung bis zur Nachverfolgung von Ansprüchen und der Zahlungsverbuchung zu optimieren – mit Unterstützung durch Fachkräfte für den Revenue Cycle im Dentalbereich. Für Praxismanager in Zahnarztpraxen, Abrechnungskräfte und Revenue-Cycle-Teams kann sie den manuellen Aufwand bei Versicherungsaufgaben reduzieren und zugleich die Transparenz bei Ablehnungen, Zahlungseingängen und offenen Forderungen durch Dashboards und tägliche Berichte verbessern.
Überprüfung der Versicherungsberechtigung & Automatisierung im Gesundheitswesen | Fuse
Fuse ist eine Automatisierungsplattform für das Gesundheitswesen, die Arztpraxen dabei unterstützt, die digitale Patientenaufnahme, die Versicherungsprüfung der Anspruchsberechtigung auf CPT-Code-Ebene und Kostenschätzungen für Patienten zu automatisieren, vor allem für Inhaber von Privatpraxen, Praxismanager und Abrechnungsleiter. Im Bereich KI-gestützter Revenue-Cycle-Operations kann sie den manuellen Aufwand für Kostenträgerprüfungen reduzieren und Abrechnungs- sowie Front-Office-Teams mit schnelleren Anspruchsberechtigungsprüfungen und transparenteren Preisen vor der Leistungserbringung unterstützen.
Syntra – Diagramm- & Gebührenprüfung
Syntra ist eine KI-gestützte Plattform zur Überprüfung von Patientenakten und Abrechnungen für fachärztliche Praxen, die Teams aus Kodierung, Abrechnung und Compliance dabei unterstützt, Kodierfehler zu erkennen, nicht erfasste Leistungen abzurechnen sowie Patientenakten und Forderungen in Fachgebieten wie Ophthalmologie, Orthopädie, Optometrie und Dermatologie zu prüfen. Für medizinische Kodierfachkräfte und Mitarbeitende im Revenue Cycle kann die auf Fachgebiete abgestimmte, evidenzbasierte Prüfung die Abrechnungsgenauigkeit verbessern und durch die Dokumentation gestützte Abrechnungsmöglichkeiten aufzeigen, bevor Ansprüche eingereicht werden.
Cair Health
Cair Health ist eine KI-Plattform für Revenue Cycle Management, die Abrechnungsteams im Gesundheitswesen dabei unterstützt, Codierung, Berechtigungsprüfungen, die Einreichung von Ansprüchen, die Nachverfolgung von Ablehnungen, Telefonate mit Kostenträgern und die Extraktion von EOBs zu automatisieren. Für Fachkräfte in den Bereichen Revenue Cycle, Abrechnung und Schadenbearbeitung kann sie die manuelle Bearbeitung von Ansprüchen reduzieren und schnellere, konsistentere Erstattungsabläufe unterstützen.
Startseite
Health Harbor ist ein KI-Tool, das Anrufe zur Krankenversicherung für Leistungsprüfungen, Vorabgenehmigungen und die Nachverfolgung des Schadensstatus bearbeitet, vor allem für Teams von Gesundheitsdienstleistern und Mitarbeitende im Revenue Cycle Management. In KI-gestützten Abläufen kann es den Zeitaufwand für die Navigation durch IVR-Systeme und Warteschleifen reduzieren, sodass sich Teams aus Abrechnung, Genehmigungen und klinischen Abläufen auf die Lösung komplexer Fragen zu Versicherungsdeckung und Zahlungen konzentrieren können.
Quill Bills | Führen Sie Ihre Abrechnung autonom aus.
Quill Bills ist ein KI-natives Praxismanagement- und Revenue-Cycle-Management-System, das medizinische Abrechnungsaufgaben wie Kodierung, Berechtigungsprüfungen, die Einreichung von Leistungsanträgen, Zahlungsverbuchung, Patientenabrechnung und Telefonate mit Versicherern für unabhängige Gesundheitspraxen automatisiert. Für Abrechnungsteams, Praxisadministratoren und Revenue-Cycle-Mitarbeitende kann dies den manuellen Aufwand bei Leistungsanträgen reduzieren und ihnen helfen, sich auf Ausnahmen, Ablehnungen und die Überwachung des Cashflows zu konzentrieren.
KI-Software für medizinische Kodierung und Abrechnung im Gesundheitswesen | CombineHealth
CombineHealth ist eine KI-gestützte Plattform für medizinische Kodierung und Abrechnung, die Aufgaben im Revenue Cycle des Gesundheitswesens wie Kodierung, Forderungsmanagement, Bearbeitung von Ablehnungen, Dokumentation und Inkasso für Revenue-Cycle-Teams im Gesundheitswesen und Leistungserbringerorganisationen automatisiert. Für medizinische Kodierfachkräfte, Abrechnungsspezialisten und RCM-Führungskräfte kann sie Genauigkeit und Geschwindigkeit verbessern, indem sie zahlerspezifische Regeln, Echtzeitanalysen und erklärbare KI im gesamten Workflow einsetzt.