Cair Health
Valora esta herramienta
Puntuación media
Votos totales
Selecciona tu puntuación (1-10):
Información detallada
Qué
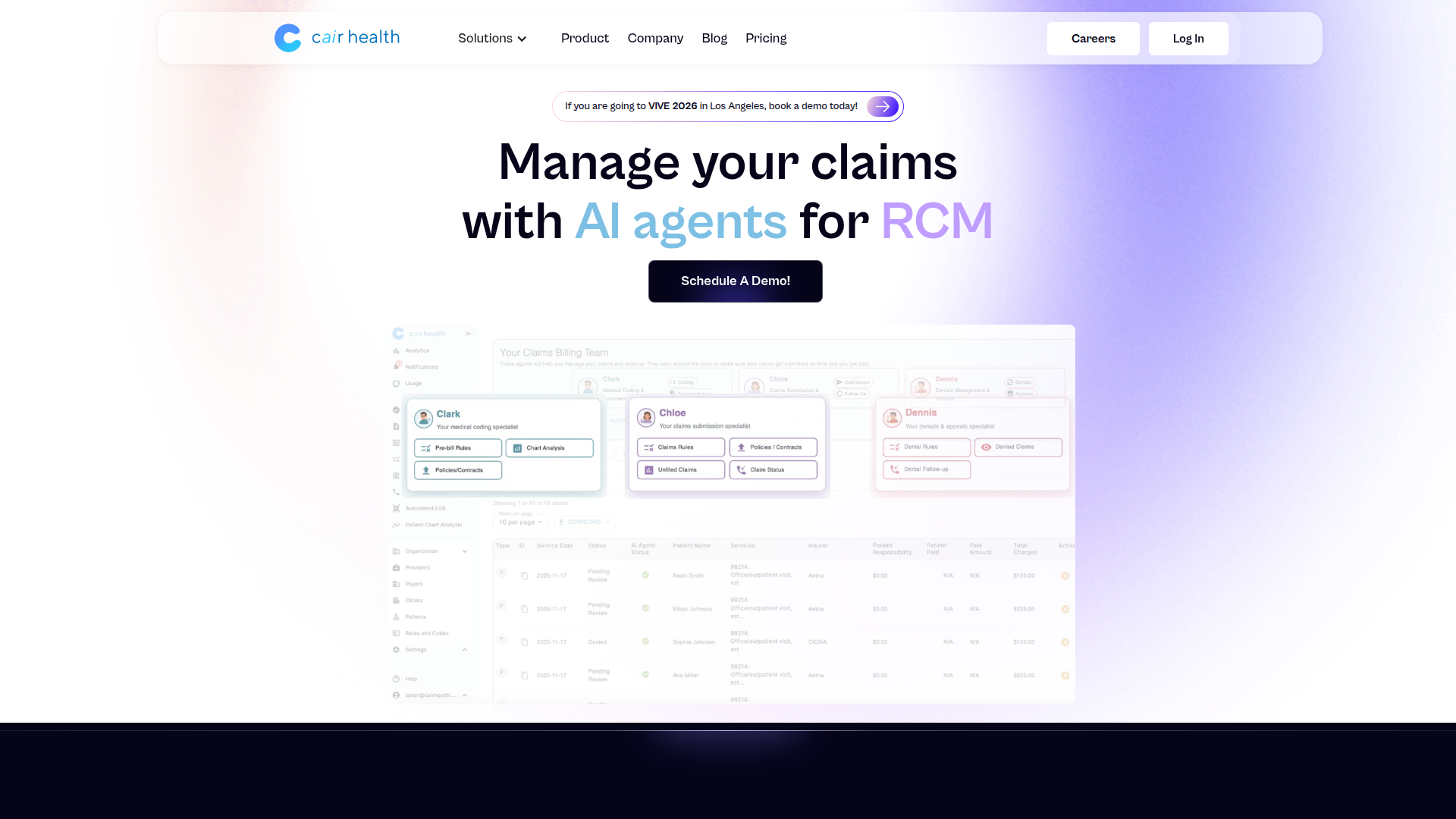
Cair Health es una plataforma de gestión del ciclo de ingresos con IA para organizaciones de atención médica que necesitan mejorar la presentación de reclamaciones, la gestión de denegaciones, el trabajo de elegibilidad, la contabilización de pagos y el rendimiento de cuentas por cobrar. Su producto parece centrarse en un grupo de agentes de IA especializados, cada uno enfocado en una parte específica del ciclo de vida de las reclamaciones, como codificación, procesamiento de reclamaciones, denegaciones, llamadas a pagadores, elegibilidad y extracción de EOB.
El flujo de trabajo principal se basa en conectar datos de reclamaciones y datos clínicos, aplicar reglas de facturación personalizadas y enrutar el trabajo entre agentes de IA y personal de facturación. Según la página, Cair Health se posiciona como una capa de automatización para equipos del ciclo de ingresos de proveedores que buscan operaciones de reclamaciones más rápidas, mejores aprobaciones en el primer envío y un control más estricto sobre las fugas de reembolso.
Funcionalidades
- Agente de IA para procesamiento de reclamaciones: CHLOE revisa notas clínicas, políticas de pagadores, datos de elegibilidad y reglas de codificación para preparar reclamaciones conformes y listas para reembolso.
- Automatización de la gestión de denegaciones: DENNIS recupera ERA, analiza problemas de reclamaciones y genera un 837 revisado para respaldar flujos de trabajo más rápidos de reenvío y apelaciones.
- Soporte de IA para llamadas telefónicas a pagadores: PAIGE puede contactar a los pagadores como parte de la resolución de denegaciones, lo que puede reducir el trabajo manual de seguimiento para los equipos de facturación.
- Monitoreo de cobros: La plataforma identifica pagos insuficientes, oportunidades de reembolso perdidas y errores en reclamaciones en tiempo real para ayudar a reducir fugas y castigos contables.
- Conectividad flexible de datos de salud: Cair Health admite la sincronización de datos mediante API y puede trabajar con notas sin procesar, archivos EDI X12, recursos FHIR o conexiones directas por API al EHR a través de más de 80 integraciones.
- Reglas personalizadas y listas de trabajo del equipo: Las organizaciones pueden configurar reglas de facturación y listas de trabajo dinámicas para que los agentes de IA sigan los requisitos locales y asignen tareas al personal de facturación.
Consejos útiles
- Valide pronto la adecuación a la especialidad: El sitio indica que la plataforma funciona en distintas especialidades y tipos de servicio, pero los compradores deben confirmar la cobertura de reglas para su mezcla de pagadores, complejidad de reclamaciones y patrones de documentación.
- Evalúe la profundidad del flujo de trabajo de denegaciones: Si las denegaciones son un problema importante, revise cómo la generación de 837 revisados, la recuperación de ERA y el contacto con pagadores encajan en los procesos actuales de apelación y en las responsabilidades del personal.
- Planifique cuidadosamente la incorporación de datos: Cair enfatiza una implementación rápida, pero los resultados seguirán dependiendo de la calidad de los datos de origen, los pasos de inscripción EDI y la fiabilidad del acceso al EHR o al sistema de reclamaciones.
- Use las reglas estratégicamente: Las reglas personalizadas pueden ser valiosas para restricciones de modificadores, requisitos de LMN y preferencias específicas de pagadores, por lo que los equipos deben documentar estas políticas antes del despliegue.
- Verifique las necesidades de gobernanza: La página indica cumplimiento con HIPAA y SOC 2 y afirma que los datos no se almacenan, comparten ni usan para entrenar LLM; aun así, las organizaciones deben revisar la documentación de seguridad y los controles operativos durante la adquisición.
Habilidades de OpenClaw
Cair Health probablemente podría funcionar bien dentro de un ecosistema OpenClaw como el motor operativo detrás de los flujos de trabajo del ciclo de ingresos en salud. Las habilidades probables de OpenClaw podrían incluir triaje del estado de reclamaciones, categorización de denegaciones, orquestación de seguimiento con pagadores, revisión de excepciones de EOB y resumen de listas de trabajo de facturación. Si se puede acceder a los datos de Cair Health mediante API o activadores de flujo de trabajo, los agentes de OpenClaw podrían ayudar a enrutar tareas, explicar problemas de reclamaciones al personal y coordinar procesos de varios pasos entre equipos de codificación, facturación y cobros.
En un flujo de trabajo más amplio de la industria, esta combinación podría trasladar a los equipos del ciclo de ingresos desde la gestión manual de reclamaciones hacia una gestión basada en excepciones. Un caso de uso probable sería un agente de OpenClaw que supervise las salidas de Cair, marque reclamaciones de alto riesgo antes de su envío, redacte explicaciones internas para denegaciones y cree colas diarias específicas por función para codificadores, facturadores y gerentes. Eso no sería una integración nativa confirmada en la página, pero sí es una forma práctica en que este tipo de plataforma de IA para RCM podría extenderse hacia un modelo operativo más impulsado por agentes para los equipos financieros de proveedores.
Código de inserción
Comparte esta herramienta de IA en tu sitio o blog copiando y pegando el código. El widget insertado se actualizará automáticamente con la información más reciente.
<iframe src="https://www.aimyflow.com/ai/cairhealth-com/embed" width="100%" height="400" frameborder="0"></iframe>
Explorar herramientas similares
LunaBill | Automatiza tus llamadas de cuentas por cobrar
LunaBill es una plataforma de agentes de voz con IA que automatiza las llamadas de facturación médica y cuentas por cobrar, ayudando a los equipos de facturación sanitaria y a las consultas a verificar el estado de las reclamaciones, recuperar cuentas por cobrar y dar seguimiento a las apelaciones. Para el personal de ciclo de ingresos y facturación médica, puede reducir el trabajo manual por teléfono con las aseguradoras al navegar sistemas IVR, recopilar detalles de denegaciones y facilitar un reprocesamiento y una escalación de reclamaciones más rápidos.
Toothy AI - Verificación y facturación de seguros dentales impulsadas por IA
Toothy AI es una plataforma de verificación de seguros dentales y facturación impulsada por IA que ayuda a las prácticas dentales a optimizar el trabajo, desde las verificaciones de elegibilidad hasta el seguimiento de reclamaciones y la contabilización de pagos, con el apoyo de profesionales del ciclo de ingresos dentales. Para gerentes de consultorios dentales, personal de facturación y equipos del ciclo de ingresos, puede reducir las tareas manuales relacionadas con seguros y, al mismo tiempo, mejorar la visibilidad de las denegaciones, los cobros y las cuentas por antigüedad mediante paneles de control e informes diarios.
Verificación de Elegibilidad de Seguros y Automatización Sanitaria | Fuse
Fuse es una plataforma de automatización para la atención médica que ayuda a los consultorios médicos a automatizar la admisión digital de pacientes, la verificación de elegibilidad del seguro a nivel de código CPT y las estimaciones de costos para los pacientes, principalmente para propietarios de consultorios privados, gerentes de consultorio y gerentes de facturación. En las operaciones del ciclo de ingresos asistidas por IA, puede reducir el trabajo manual de verificación con pagadores y apoyar a los equipos de facturación y de atención administrativa con verificaciones de elegibilidad más rápidas y precios previos al servicio más claros.
Syntra - Revisión de gráficos y cargos
Syntra es una plataforma de revisión de historias clínicas y cargos impulsada por IA para prácticas médicas especializadas que ayuda a los equipos de codificación, facturación y cumplimiento a identificar errores de codificación, capturar cargos omitidos y auditar historias clínicas y reclamaciones en especialidades como oftalmología, ortopedia, optometría y dermatología. Para los codificadores médicos y el personal del ciclo de ingresos, su revisión ajustada a cada especialidad y basada en evidencia puede mejorar la precisión de la facturación y detectar oportunidades de cargos respaldadas por la documentación antes de que se presenten las reclamaciones.
Inicio
Health Harbor es una herramienta de IA que gestiona llamadas telefónicas de seguros de salud para verificaciones de beneficios, autorizaciones previas y seguimiento del estado de reclamaciones, principalmente para equipos de proveedores de atención médica y personal del ciclo de ingresos. En operaciones habilitadas por IA, puede reducir el tiempo dedicado a la navegación por IVR y a las colas de espera para que los equipos de facturación, autorizaciones y operaciones clínicas puedan centrarse en resolver problemas complejos de cobertura y pago.
Quill Bills | Gestiona tu facturación de forma autónoma.
Quill Bills es un sistema de gestión de consultas y de gestión del ciclo de ingresos nativo de IA que automatiza tareas de facturación médica como la codificación, las verificaciones de elegibilidad, la presentación de reclamaciones, el registro de pagos, la facturación a pacientes y las llamadas telefónicas a aseguradoras para consultas de atención médica independientes. Para los equipos de facturación, los administradores de consultas y el personal del ciclo de ingresos, esto puede reducir el trabajo manual relacionado con reclamaciones y ayudarles a centrarse en las excepciones, las denegaciones y la supervisión del flujo de caja.
Software de codificación y facturación médica con IA para el sector salud | CombineHealth
CombineHealth es una plataforma de codificación y facturación médica con IA que automatiza tareas del ciclo de ingresos en salud, como la codificación, la gestión de reclamaciones, el manejo de denegaciones, la documentación y los cobros para equipos del ciclo de ingresos de salud y organizaciones de proveedores. Para codificadores médicos, facturadores y líderes de RCM, puede mejorar la precisión y la velocidad al aplicar reglas específicas de los pagadores, análisis en tiempo real e IA explicable en todo el flujo de trabajo.