Inicio
Valora esta herramienta
Puntuación media
Votos totales
Selecciona tu puntuación (1-10):
Información detallada
Qué
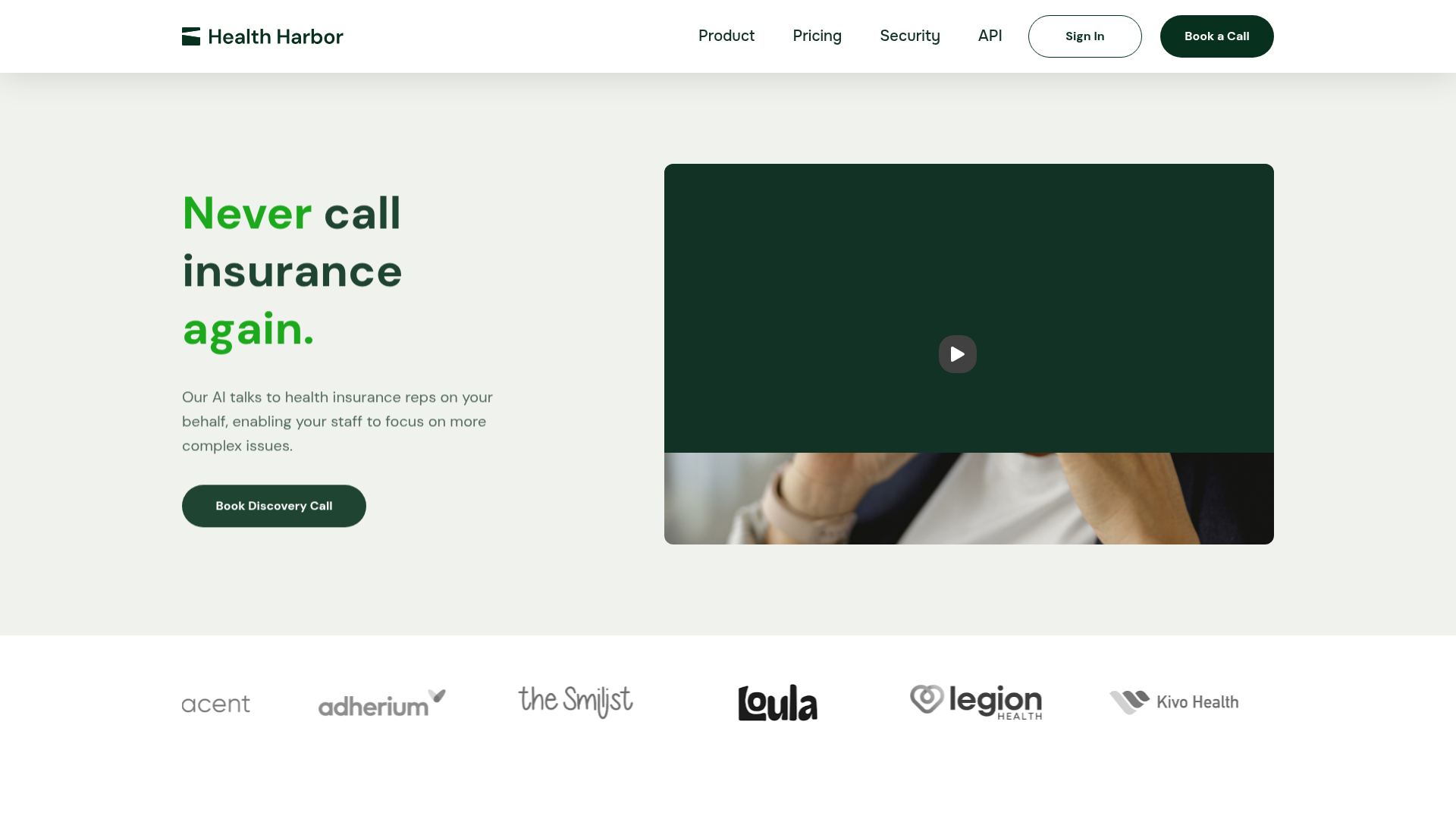
Health Harbor es una plataforma de llamadas a aseguradoras basada en IA para organizaciones de salud que necesitan interactuar con aseguradoras médicas para la verificación de beneficios, autorizaciones previas y seguimiento del estado de reclamaciones. Está diseñada para equipos que actualmente dedican tiempo a navegar árboles telefónicos, esperar en línea y hablar con representantes de pagadores para obtener información que quizá no esté disponible en los portales de las aseguradoras.
El producto parece estar posicionado como una capa de automatización operativa para flujos de trabajo de ciclo de ingresos, admisión y autorizaciones en casos de uso médicos, de salud conductual y farmacéuticos. Los clientes pueden enviar solicitudes a través de un portal web o una API, y el sistema realiza llamadas, captura y valida resultados, y devuelve los resultados a través del portal o de un webhook.
Funciones
- Verificación de beneficios por teléfono — Comprueba la vigencia del plan, deducibles, máximos y cobertura para códigos de procedimiento específicos y lugares de prestación cuando los sitios web de los pagadores no ofrecen suficiente detalle.
- Soporte para autorizaciones previas — Obtiene requisitos de autorización previa, envía autorizaciones previas por teléfono y da seguimiento a detalles de estado como fecha de envío, fecha de aprobación, duración y cantidad de visitas aprobadas.
- Seguimiento del estado de reclamaciones y denegaciones — Contacta a las aseguradoras para determinar si las reclamaciones no se encuentran, están pendientes, pagadas o denegadas, e investiga los motivos de denegación para que el personal pueda centrarse en la corrección y recuperación de reclamaciones.
- Dos modos de automatización — Ofrece un agente de IA totalmente automatizado para llamadas de extremo a extremo y un copiloto de IA que gestiona la navegación por IVR y el tiempo de espera antes de transferir la llamada en vivo al personal.
- Validación de resultados y datos de auditoría — Devuelve datos de respaldo como nombre del representante, número de referencia, hora de finalización de la llamada, transcripción y grabación de la llamada para ayudar a los equipos a verificar los resultados.
- Flujo de trabajo basado en API y portal — Acepta solicitudes a través de una API o portal web y devuelve resultados mediante webhook o portal, lo que admite tanto un uso operativo integrado como independiente.
Consejos útiles
- Evalúe la mezcla de pagadores desde el principio — El sitio indica compatibilidad mediante API con las principales aseguradoras que cubren aproximadamente la mitad de los planes de EE. UU., por lo que los compradores deben confirmar la cobertura de pagadores en función de su propio volumen antes de una implementación amplia.
- Alinee el modo de automatización con el riesgo del flujo de trabajo — Las llamadas totalmente automatizadas pueden encajar en verificaciones repetitivas de estado, mientras que las transferencias estilo copiloto pueden ser más adecuadas para casos límite que requieren criterio del personal.
- Use la evidencia de llamada devuelta en flujos de QA — Las transcripciones, grabaciones y números de referencia pueden ayudar a los equipos a revisar resultados disputados y mejorar la documentación interna.
- Planifique en torno a los tiempos de respuesta — Los resultados suelen devolverse en un día con un SLA de dos días hábiles, por lo que los procesos operativos urgentes deben mapearse cuidadosamente según esos plazos.
- Valide la adecuación por caso de uso, no solo por especialidad — El producto admite múltiples especialidades, pero los equipos deben confirmar que sus escenarios más comunes de beneficios, autorizaciones y reclamaciones estén bien cubiertos.
Habilidades de OpenClaw
Health Harbor probablemente podría integrarse bien con OpenClaw como una capa de habilidades de operaciones con pagadores para equipos administrativos de salud. Según la página, un flujo de trabajo probable de OpenClaw recopilaría datos del paciente, del seguro y del procedimiento desde sistemas de admisión o programación, estructuraría una solicitud de beneficios o autorización, la enviaría a Health Harbor a través de su API y luego enrutaría el resultado devuelto a colas de trabajo, estimaciones para pacientes o tareas de seguimiento de reclamaciones. Debido a que Health Harbor expone transcripciones, grabaciones y puntos de datos de verificación, los agentes de OpenClaw también podrían resumir las respuestas de los pagadores y señalar inconsistencias para revisión humana.
En un flujo de trabajo más amplio del sector, OpenClaw probablemente podría orquestar automatizaciones de ciclo de ingresos de varios pasos alrededor de Health Harbor en lugar de reemplazarlo. Por ejemplo, un agente de programación podría activar la verificación previa al servicio, un agente de autorizaciones podría detectar requisitos incompletos y preparar paquetes de transferencia para el personal, y un agente de cuentas por cobrar podría clasificar los motivos de denegación a partir de los datos de llamadas devueltos y asignar las siguientes acciones. Si se implementa bien, esta combinación podría reducir la carga manual de llamadas para los equipos de admisión, autorizaciones y facturación, al tiempo que desplaza el esfuerzo del personal hacia la gestión de excepciones y la recuperación de pagos en lugar de llamadas repetitivas a las aseguradoras.
Código de inserción
Comparte esta herramienta de IA en tu sitio o blog copiando y pegando el código. El widget insertado se actualizará automáticamente con la información más reciente.
<iframe src="https://www.aimyflow.com/ai/healthharbor-co/embed" width="100%" height="400" frameborder="0"></iframe>
Explorar herramientas similares
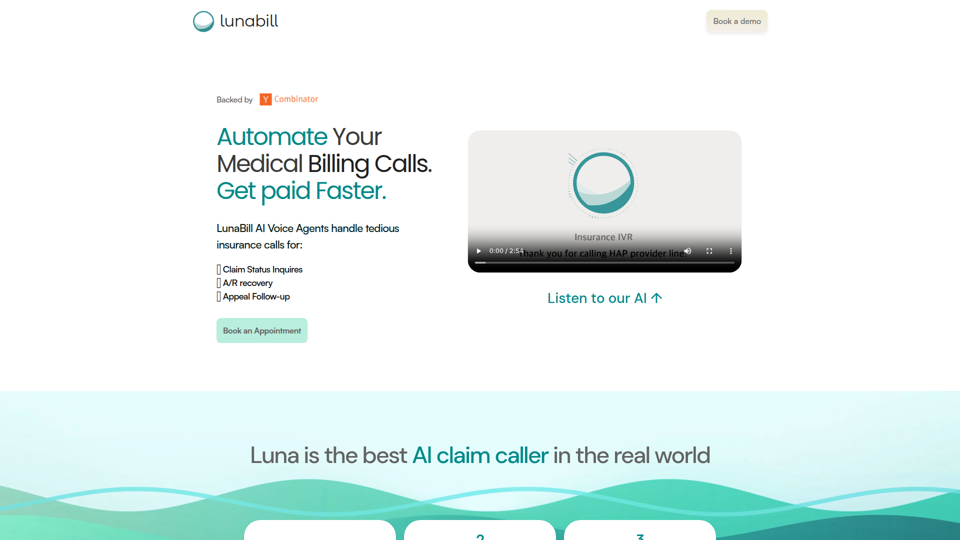
LunaBill | Automatiza tus llamadas de cuentas por cobrar
LunaBill es una plataforma de agentes de voz con IA que automatiza las llamadas de facturación médica y cuentas por cobrar, ayudando a los equipos de facturación sanitaria y a las consultas a verificar el estado de las reclamaciones, recuperar cuentas por cobrar y dar seguimiento a las apelaciones. Para el personal de ciclo de ingresos y facturación médica, puede reducir el trabajo manual por teléfono con las aseguradoras al navegar sistemas IVR, recopilar detalles de denegaciones y facilitar un reprocesamiento y una escalación de reclamaciones más rápidos.
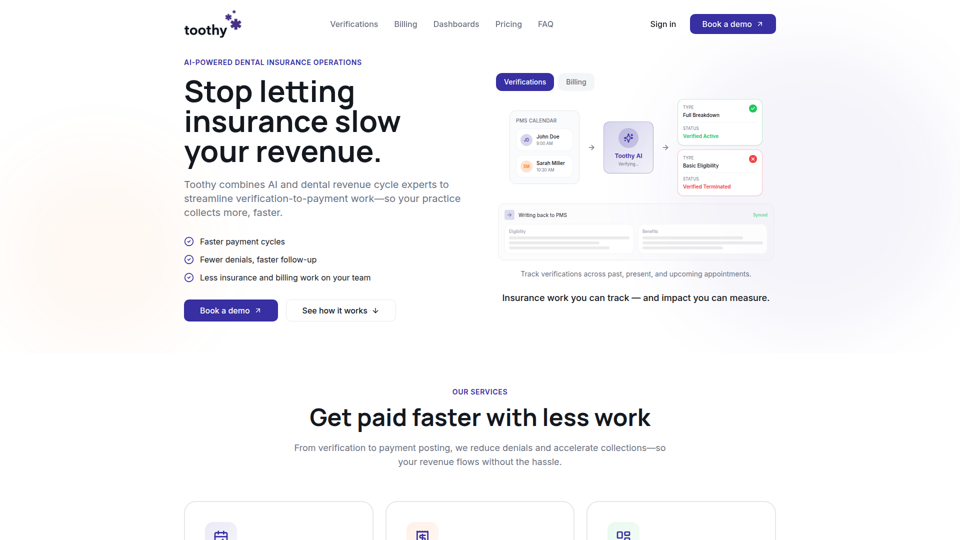
Toothy AI - Verificación y facturación de seguros dentales impulsadas por IA
Toothy AI es una plataforma de verificación de seguros dentales y facturación impulsada por IA que ayuda a las prácticas dentales a optimizar el trabajo, desde las verificaciones de elegibilidad hasta el seguimiento de reclamaciones y la contabilización de pagos, con el apoyo de profesionales del ciclo de ingresos dentales. Para gerentes de consultorios dentales, personal de facturación y equipos del ciclo de ingresos, puede reducir las tareas manuales relacionadas con seguros y, al mismo tiempo, mejorar la visibilidad de las denegaciones, los cobros y las cuentas por antigüedad mediante paneles de control e informes diarios.
Verificación de Elegibilidad de Seguros y Automatización Sanitaria | Fuse
Fuse es una plataforma de automatización para la atención médica que ayuda a los consultorios médicos a automatizar la admisión digital de pacientes, la verificación de elegibilidad del seguro a nivel de código CPT y las estimaciones de costos para los pacientes, principalmente para propietarios de consultorios privados, gerentes de consultorio y gerentes de facturación. En las operaciones del ciclo de ingresos asistidas por IA, puede reducir el trabajo manual de verificación con pagadores y apoyar a los equipos de facturación y de atención administrativa con verificaciones de elegibilidad más rápidas y precios previos al servicio más claros.
Syntra - Revisión de gráficos y cargos
Syntra es una plataforma de revisión de historias clínicas y cargos impulsada por IA para prácticas médicas especializadas que ayuda a los equipos de codificación, facturación y cumplimiento a identificar errores de codificación, capturar cargos omitidos y auditar historias clínicas y reclamaciones en especialidades como oftalmología, ortopedia, optometría y dermatología. Para los codificadores médicos y el personal del ciclo de ingresos, su revisión ajustada a cada especialidad y basada en evidencia puede mejorar la precisión de la facturación y detectar oportunidades de cargos respaldadas por la documentación antes de que se presenten las reclamaciones.
Cair Health
Cair Health es una plataforma de gestión del ciclo de ingresos con IA que ayuda a los equipos de facturación de atención médica a automatizar la codificación, las verificaciones de elegibilidad, la presentación de reclamaciones, el seguimiento de denegaciones, las llamadas telefónicas a pagadores y la extracción de EOB. Para los profesionales de operaciones del ciclo de ingresos, facturación y reclamaciones, puede reducir la gestión manual de reclamaciones y respaldar flujos de trabajo de reembolso más rápidos y consistentes.
Quill Bills | Gestiona tu facturación de forma autónoma.
Quill Bills es un sistema de gestión de consultas y de gestión del ciclo de ingresos nativo de IA que automatiza tareas de facturación médica como la codificación, las verificaciones de elegibilidad, la presentación de reclamaciones, el registro de pagos, la facturación a pacientes y las llamadas telefónicas a aseguradoras para consultas de atención médica independientes. Para los equipos de facturación, los administradores de consultas y el personal del ciclo de ingresos, esto puede reducir el trabajo manual relacionado con reclamaciones y ayudarles a centrarse en las excepciones, las denegaciones y la supervisión del flujo de caja.
Software de codificación y facturación médica con IA para el sector salud | CombineHealth
CombineHealth es una plataforma de codificación y facturación médica con IA que automatiza tareas del ciclo de ingresos en salud, como la codificación, la gestión de reclamaciones, el manejo de denegaciones, la documentación y los cobros para equipos del ciclo de ingresos de salud y organizaciones de proveedores. Para codificadores médicos, facturadores y líderes de RCM, puede mejorar la precisión y la velocidad al aplicar reglas específicas de los pagadores, análisis en tiempo real e IA explicable en todo el flujo de trabajo.