Quill Bills | Gestiona tu facturación de forma autónoma.
Valora esta herramienta
Puntuación media
Votos totales
Selecciona tu puntuación (1-10):
Información detallada
Qué
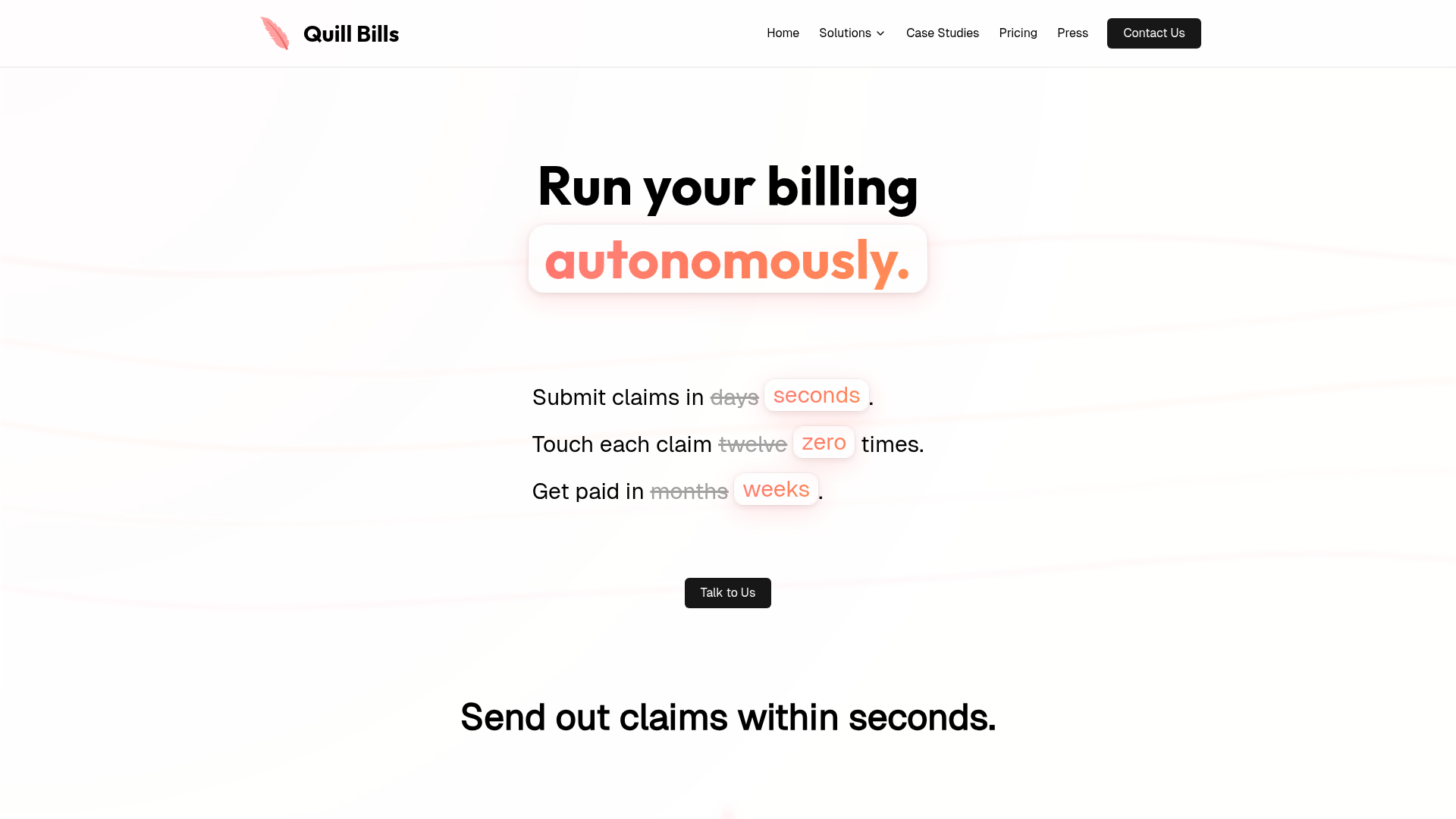
Quill Bills es un producto autónomo de facturación médica y gestión del ciclo de ingresos para consultas de atención médica, especialmente consultas independientes según el mensaje del sitio. Está diseñado para trasladar el trabajo de facturación desde la admisión hasta la presentación de reclamaciones, la contabilización de pagos y la facturación al paciente, con una automatización intensiva y una intervención manual limitada.
El flujo de trabajo principal comienza con la ingestión de documentos o la sincronización de datos del EHR, el procesamiento de encuentros e información del seguro, la asignación de códigos CPT e ICD-10 a partir de la documentación, la verificación de elegibilidad, la depuración de reclamaciones y la presentación de reclamaciones limpias mientras se enrutan las excepciones para su revisión. Quill Bills parece posicionarse como una pila modular de automatización de facturación o como una capa operativa de RCM más completa, de estilo subcontratado, según las necesidades de cada consulta.
Funciones
- Ingestión de datos desde documentos o sistemas EHR — Las consultas pueden cargar horarios, hojas de admisión, tarjetas de seguro, superbills y notas de evolución, o usar sincronización con el EHR para reducir el trabajo manual de admisión.
- Procesamiento automatizado de datos de encuentros y seguros — El sistema extrae datos demográficos, encuentros e información del plan de seguro para preparar reclamaciones más rápido y con menos entrada manual de datos.
- Codificación automática a partir de documentos clínicos y de facturación — Quill Bills lee superbills y notas de evolución y asigna códigos CPT e ICD-10, lo que ayuda a convertir la documentación en reclamaciones facturables.
- Verificación de elegibilidad con múltiples métodos — Las comprobaciones de cobertura pueden realizarse electrónicamente, a través de portales de pagadores o mediante un agente telefónico de IA como alternativa cuando las rutas automatizadas no son suficientes.
- Depuración de reclamaciones antes de la presentación — Las reclamaciones se revisan según las reglas del pagador, errores de codificación, información faltante y duplicados, para que más reclamaciones puedan presentarse en un estado limpio.
- Contabilización automatizada de pagos y facturación al paciente — Los EOB y ERA se analizan y se vinculan automáticamente con las líneas de servicio, y los estados de cuenta del paciente pueden enviarse por SMS, correo electrónico o correo postal después de la adjudicación del seguro.
Consejos útiles
- Valida cuidadosamente el manejo de excepciones — En los productos de automatización de facturación, la diferencia práctica suele estar en qué tan claramente el sistema señala los casos límite y qué tan eficientemente el personal puede resolverlos.
- Evalúa la calidad de los documentos y la consistencia de las fuentes — La codificación automática y la creación de reclamaciones dependen en gran medida de la estructura y calidad de los superbills, notas, tarjetas de seguro y datos del EHR.
- Mapea el ciclo completo de ingresos antes de la implementación — Las consultas deben revisar cómo funcionan actualmente la elegibilidad, la codificación, la presentación, la contabilización y los cobros a pacientes para introducir la automatización sin romper los traspasos.
- Confirma la compatibilidad con especialidades y pagadores — La página describe una automatización amplia de la facturación, pero no especifica la profundidad de cobertura por especialidad ni los matices específicos de cada pagador, por lo que eso debe verificarse directamente.
- Revisa las necesidades de supervisión operativa — Incluso cuando la automatización es sólida, los equipos siguen necesitando controles para denegaciones, auditabilidad y colas de revisión humana, especialmente en entornos de facturación clínica.
Habilidades de OpenClaw
Es probable que Quill Bills pueda admitir flujos de trabajo útiles de OpenClaw en torno a la orquestación del ciclo de ingresos, aunque la página no describe una integración nativa con OpenClaw. Los patrones de habilidades probables incluyen agentes de admisión de documentos que clasifican los artefactos de facturación entrantes, agentes de revisión de codificación que comparan los códigos generados con la evidencia del historial clínico, y agentes de seguimiento que resumen el estado de las reclamaciones, los resultados de elegibilidad y las colas de excepciones para el personal.
En un ecosistema más amplio de OpenClaw, este tipo de producto podría permitir que los equipos de operaciones de consultas construyan copilotos de facturación de extremo a extremo para el personal de recepción, facturadores y gerentes de consulta. Un caso de uso probable sería un agente que supervise los cuellos de botella en las reclamaciones, redacte listas de trabajo según el riesgo de denegación, active secuencias de contacto con pacientes después del pago del seguro y escale comportamientos inusuales de los pagadores para su revisión. Bien combinado, eso podría hacer que las consultas más pequeñas pasen de una administración de facturación reactiva a un modelo de operaciones de ingresos más continuo y semiautónomo.
Código de inserción
Comparte esta herramienta de IA en tu sitio o blog copiando y pegando el código. El widget insertado se actualizará automáticamente con la información más reciente.
<iframe src="https://www.aimyflow.com/ai/quillbills-com/embed" width="100%" height="400" frameborder="0"></iframe>
Explorar herramientas similares
LunaBill | Automatiza tus llamadas de cuentas por cobrar
LunaBill es una plataforma de agentes de voz con IA que automatiza las llamadas de facturación médica y cuentas por cobrar, ayudando a los equipos de facturación sanitaria y a las consultas a verificar el estado de las reclamaciones, recuperar cuentas por cobrar y dar seguimiento a las apelaciones. Para el personal de ciclo de ingresos y facturación médica, puede reducir el trabajo manual por teléfono con las aseguradoras al navegar sistemas IVR, recopilar detalles de denegaciones y facilitar un reprocesamiento y una escalación de reclamaciones más rápidos.
Toothy AI - Verificación y facturación de seguros dentales impulsadas por IA
Toothy AI es una plataforma de verificación de seguros dentales y facturación impulsada por IA que ayuda a las prácticas dentales a optimizar el trabajo, desde las verificaciones de elegibilidad hasta el seguimiento de reclamaciones y la contabilización de pagos, con el apoyo de profesionales del ciclo de ingresos dentales. Para gerentes de consultorios dentales, personal de facturación y equipos del ciclo de ingresos, puede reducir las tareas manuales relacionadas con seguros y, al mismo tiempo, mejorar la visibilidad de las denegaciones, los cobros y las cuentas por antigüedad mediante paneles de control e informes diarios.
Verificación de Elegibilidad de Seguros y Automatización Sanitaria | Fuse
Fuse es una plataforma de automatización para la atención médica que ayuda a los consultorios médicos a automatizar la admisión digital de pacientes, la verificación de elegibilidad del seguro a nivel de código CPT y las estimaciones de costos para los pacientes, principalmente para propietarios de consultorios privados, gerentes de consultorio y gerentes de facturación. En las operaciones del ciclo de ingresos asistidas por IA, puede reducir el trabajo manual de verificación con pagadores y apoyar a los equipos de facturación y de atención administrativa con verificaciones de elegibilidad más rápidas y precios previos al servicio más claros.
Syntra - Revisión de gráficos y cargos
Syntra es una plataforma de revisión de historias clínicas y cargos impulsada por IA para prácticas médicas especializadas que ayuda a los equipos de codificación, facturación y cumplimiento a identificar errores de codificación, capturar cargos omitidos y auditar historias clínicas y reclamaciones en especialidades como oftalmología, ortopedia, optometría y dermatología. Para los codificadores médicos y el personal del ciclo de ingresos, su revisión ajustada a cada especialidad y basada en evidencia puede mejorar la precisión de la facturación y detectar oportunidades de cargos respaldadas por la documentación antes de que se presenten las reclamaciones.
Cair Health
Cair Health es una plataforma de gestión del ciclo de ingresos con IA que ayuda a los equipos de facturación de atención médica a automatizar la codificación, las verificaciones de elegibilidad, la presentación de reclamaciones, el seguimiento de denegaciones, las llamadas telefónicas a pagadores y la extracción de EOB. Para los profesionales de operaciones del ciclo de ingresos, facturación y reclamaciones, puede reducir la gestión manual de reclamaciones y respaldar flujos de trabajo de reembolso más rápidos y consistentes.
Inicio
Health Harbor es una herramienta de IA que gestiona llamadas telefónicas de seguros de salud para verificaciones de beneficios, autorizaciones previas y seguimiento del estado de reclamaciones, principalmente para equipos de proveedores de atención médica y personal del ciclo de ingresos. En operaciones habilitadas por IA, puede reducir el tiempo dedicado a la navegación por IVR y a las colas de espera para que los equipos de facturación, autorizaciones y operaciones clínicas puedan centrarse en resolver problemas complejos de cobertura y pago.
Software de codificación y facturación médica con IA para el sector salud | CombineHealth
CombineHealth es una plataforma de codificación y facturación médica con IA que automatiza tareas del ciclo de ingresos en salud, como la codificación, la gestión de reclamaciones, el manejo de denegaciones, la documentación y los cobros para equipos del ciclo de ingresos de salud y organizaciones de proveedores. Para codificadores médicos, facturadores y líderes de RCM, puede mejorar la precisión y la velocidad al aplicar reglas específicas de los pagadores, análisis en tiempo real e IA explicable en todo el flujo de trabajo.