Cair Health
Noter cet outil
Note moyenne
Nombre total de votes
Sélectionnez votre note (1-10) :
Informations détaillées
Quoi
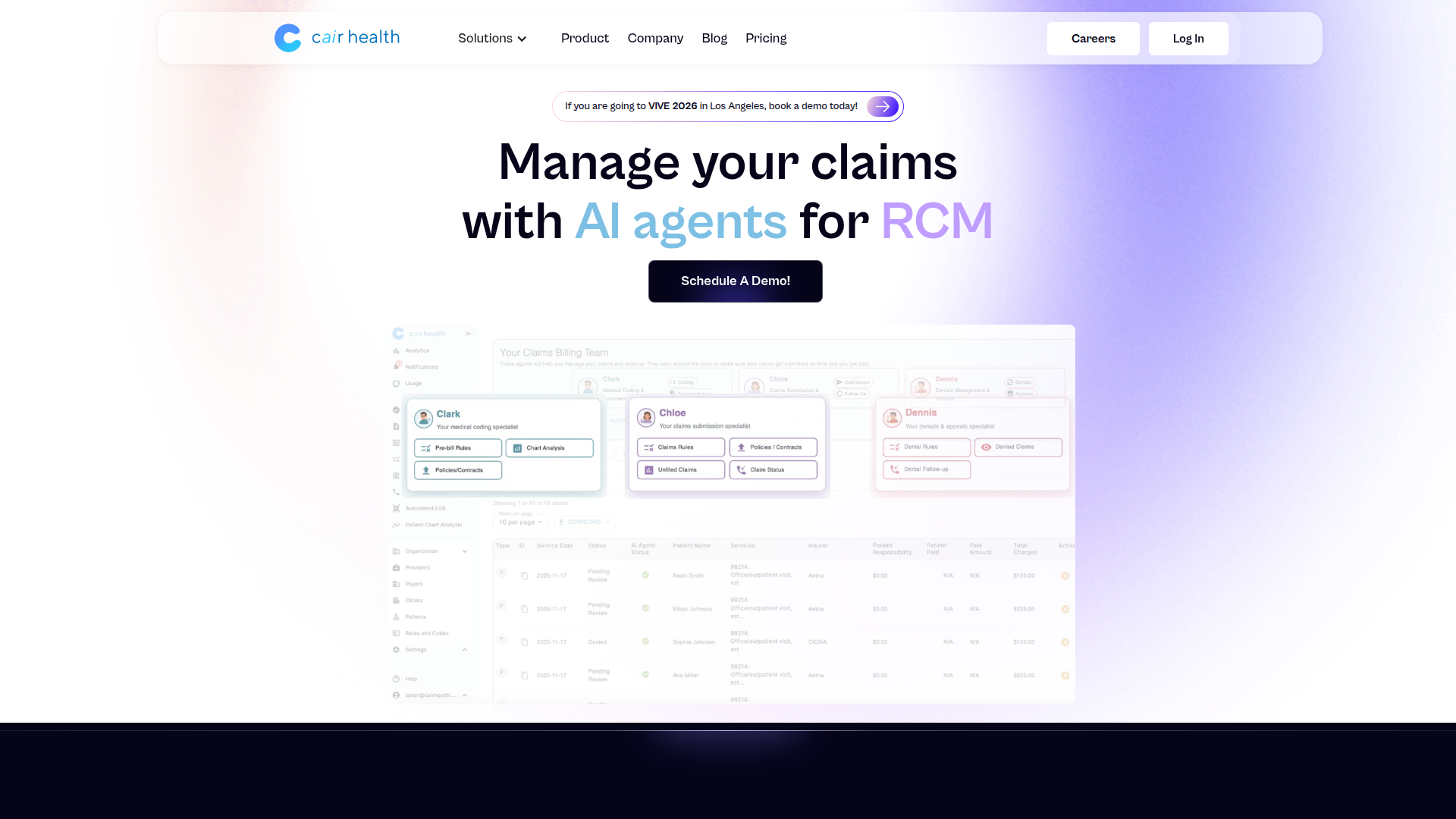
Cair Health est une plateforme de gestion du cycle de revenus basée sur l’IA, destinée aux organisations de santé qui doivent améliorer la soumission des demandes de remboursement, le traitement des refus, la vérification de l’éligibilité, l’imputation des paiements et la performance des comptes clients. Son produit semble s’articuler autour d’un groupe d’agents IA spécialisés, chacun concentré sur une partie précise du cycle de vie des demandes, comme le codage, le traitement des demandes, les refus, les appels aux payeurs, l’éligibilité et l’extraction des EOB.
Le flux de travail principal repose sur la connexion des données de demandes et des données cliniques, l’application de règles de facturation personnalisées et l’orientation du travail entre les agents IA et le personnel de facturation. D’après la page, Cair Health se positionne comme une couche d’automatisation pour les équipes de cycle de revenus des prestataires qui recherchent des opérations de demandes plus rapides, de meilleurs taux d’approbation au premier passage et un contrôle plus strict des pertes de remboursement.
Fonctionnalités
- Agent IA de traitement des demandes : CHLOE examine les notes cliniques, les politiques des payeurs, les données d’éligibilité et les règles de codage afin de préparer des demandes conformes et prêtes au remboursement.
- Automatisation de la gestion des refus : DENNIS récupère les ERA, analyse les problèmes liés aux demandes et génère un 837 révisé pour accélérer les processus de resoumission et de recours.
- Support IA pour les appels téléphoniques aux payeurs : PAIGE peut contacter les payeurs dans le cadre de la résolution des refus, ce qui peut réduire le travail de suivi manuel pour les équipes de facturation.
- Surveillance de l’encaissement des revenus : La plateforme identifie en temps réel les sous-paiements, les opportunités de remboursement manquées et les erreurs de demande afin de réduire les fuites et les radiations.
- Connectivité flexible aux données de santé : Cair Health prend en charge la synchronisation des données via des API et peut fonctionner avec des notes brutes, des fichiers EDI X12, des ressources FHIR ou des connexions directes aux API des DME via plus de 80 intégrations.
- Règles personnalisées et listes de travail d’équipe : Les organisations peuvent configurer des règles de facturation et des listes de travail dynamiques afin que les agents IA respectent les exigences locales et attribuent des tâches au personnel de facturation.
Conseils utiles
- Validez tôt l’adéquation à la spécialité : Le site indique que la plateforme fonctionne dans diverses spécialités et pour différents types de services, mais les acheteurs doivent confirmer la couverture des règles pour leur mix de payeurs, la complexité des demandes et les modèles de documentation.
- Évaluez la profondeur du flux de travail des refus : Si les refus constituent un point de douleur majeur, examinez comment la génération de 837 révisés, la récupération des ERA et la prise de contact avec les payeurs s’intègrent aux processus actuels de recours et aux responsabilités du personnel.
- Planifiez soigneusement l’intégration des données : Cair met en avant une mise en œuvre rapide, mais les résultats dépendront tout de même de la qualité des données source, des étapes d’inscription EDI et de la fiabilité de l’accès au DME ou au système de demandes.
- Utilisez les règles de manière stratégique : Les règles personnalisées peuvent être utiles pour les restrictions de modificateurs, les exigences de LMN et les préférences propres aux payeurs ; les équipes doivent donc documenter ces politiques avant le déploiement.
- Vérifiez les besoins de gouvernance : La page mentionne la conformité HIPAA et SOC 2 et indique que les données ne sont ni stockées, ni partagées, ni utilisées pour entraîner des LLM ; les organisations doivent néanmoins examiner la documentation de sécurité et les contrôles opérationnels pendant le processus d’achat.
Compétences OpenClaw
Cair Health pourrait probablement bien fonctionner au sein d’un écosystème OpenClaw comme moteur opérationnel des flux de travail du cycle de revenus en santé. Les compétences OpenClaw probables pourraient inclure le triage du statut des demandes, la catégorisation des refus, l’orchestration du suivi auprès des payeurs, l’examen des exceptions EOB et la synthèse des listes de travail de facturation. Si les données de Cair Health sont accessibles via des API ou des déclencheurs de workflow, les agents OpenClaw pourraient aider à orienter les tâches, expliquer les problèmes de demandes au personnel et coordonner des processus en plusieurs étapes entre les équipes de codage, de facturation et de recouvrement.
Dans un flux de travail sectoriel plus large, cette combinaison pourrait faire évoluer les équipes du cycle de revenus d’un traitement manuel des demandes vers une gestion par exceptions. Un cas d’usage probable serait un agent OpenClaw qui surveille les sorties de Cair, signale les demandes à haut risque avant soumission, rédige des explications internes pour les refus et crée des files quotidiennes spécifiques aux rôles pour les codeurs, les agents de facturation et les responsables. Cela ne constituerait pas une intégration native confirmée d’après la page, mais c’est une manière concrète pour ce type de plateforme IA de RCM d’étendre son usage vers un modèle opérationnel davantage piloté par des agents pour les équipes financières des prestataires.
Code d'intégration
Partagez cet outil IA sur votre site ou blog en copiant et collant le code ci-dessous. Le widget intégré sera automatiquement mis à jour.
<iframe src="https://www.aimyflow.com/ai/cairhealth-com/embed" width="100%" height="400" frameborder="0"></iframe>
Explorer des outils similaires
LunaBill | Automatisez vos appels de relance clients
LunaBill est une plateforme d’agents vocaux IA qui automatise les appels de facturation médicale et de comptes clients, aidant les équipes de facturation des établissements de santé et les cabinets à vérifier le statut des demandes, à recouvrer les créances et à assurer le suivi des recours. Pour les équipes du cycle de revenus et le personnel de facturation médicale, elle peut réduire le travail manuel au téléphone avec les assureurs en naviguant dans les SVI, en recueillant les détails des refus et en favorisant un retraitement et une escalade des demandes plus rapides.
Toothy AI - Vérification de l’assurance dentaire et facturation par IA
Toothy AI est une plateforme de vérification de l’assurance dentaire et de facturation alimentée par l’IA, qui aide les cabinets dentaires à fluidifier le travail, des vérifications d’éligibilité au suivi des réclamations et à l’enregistrement des paiements, avec le soutien de professionnels du cycle de revenus dentaire. Pour les responsables de cabinet dentaire, les agents de facturation et les équipes du cycle de revenus, elle peut réduire les tâches manuelles liées à l’assurance tout en améliorant la visibilité sur les refus, les encaissements et les créances anciennes grâce à des tableaux de bord et des rapports quotidiens.
Vérification de l’éligibilité à l’assurance et automatisation des soins de santé | Fuse
Fuse est une plateforme d’automatisation pour le secteur de la santé qui aide les cabinets médicaux à automatiser l’admission numérique des patients, la vérification de l’éligibilité à l’assurance au niveau des codes CPT et les estimations des coûts pour les patients, principalement pour les propriétaires de cabinets privés, les responsables de cabinet et les responsables de la facturation. Dans les opérations du cycle de revenus assistées par l’IA, elle peut réduire le travail manuel de vérification auprès des payeurs et aider les équipes de facturation et d’accueil grâce à des contrôles d’éligibilité plus rapides et à une tarification préservice plus claire.
Syntra - Examen du graphique et des frais
Syntra est une plateforme d’IA d’examen des dossiers médicaux et des facturations pour les cabinets médicaux spécialisés, qui aide les équipes de codage, de facturation et de conformité à identifier les erreurs de codage, à récupérer les facturations omises et à auditer les dossiers médicaux et les demandes de remboursement dans des spécialités telles que l’ophtalmologie, l’orthopédie, l’optométrie et la dermatologie. Pour les codeurs médicaux et le personnel du cycle de revenus, son examen, adapté aux spécialités et fondé sur des preuves, peut améliorer l’exactitude de la facturation et mettre en évidence des opportunités de facturation étayées par la documentation avant la soumission des demandes de remboursement.
Accueil
Health Harbor est un outil d’IA qui gère les appels liés à l’assurance santé pour les vérifications de prestations, les autorisations préalables et le suivi du statut des demandes de remboursement, principalement pour les équipes de prestataires de soins et le personnel du cycle de revenus. Dans le cadre d’opérations assistées par l’IA, il peut réduire le temps consacré à la navigation dans les SVI et aux files d’attente, afin que les équipes de facturation, d’autorisations et d’opérations cliniques puissent se concentrer sur la résolution des problèmes complexes de couverture et de paiement.
Quill Bills | Gérez votre facturation de manière autonome.
Quill Bills est un système de gestion de cabinet et de gestion du cycle des revenus conçu nativement pour l’IA, qui automatise les tâches de facturation médicale telles que le codage, les vérifications d’éligibilité, la soumission des demandes de remboursement, l’enregistrement des paiements, la facturation des patients et les appels téléphoniques aux assureurs pour les cabinets de santé indépendants. Pour les équipes de facturation, les administrateurs de cabinet et le personnel du cycle des revenus, cela peut réduire le travail manuel lié aux demandes de remboursement et les aider à se concentrer sur les exceptions, les refus et le suivi des flux de trésorerie.
Logiciel de codage médical et de facturation par IA pour le secteur de la santé | CombineHealth
CombineHealth est une plateforme d’IA de codage médical et de facturation qui automatise les tâches du cycle de revenus des soins de santé, telles que le codage, la gestion des réclamations, le traitement des refus, la documentation et le recouvrement, pour les équipes du cycle de revenus des soins de santé et les organisations de prestataires. Pour les codeurs médicaux, les spécialistes de la facturation et les responsables du RCM, elle peut améliorer la précision et la rapidité en appliquant des règles spécifiques aux payeurs, des analyses en temps réel et une IA explicable à l’ensemble du flux de travail.