Toothy AI - Vérification de l’assurance dentaire et facturation par IA
Noter cet outil
Note moyenne
Nombre total de votes
Sélectionnez votre note (1-10) :
Informations détaillées
Ce que c’est
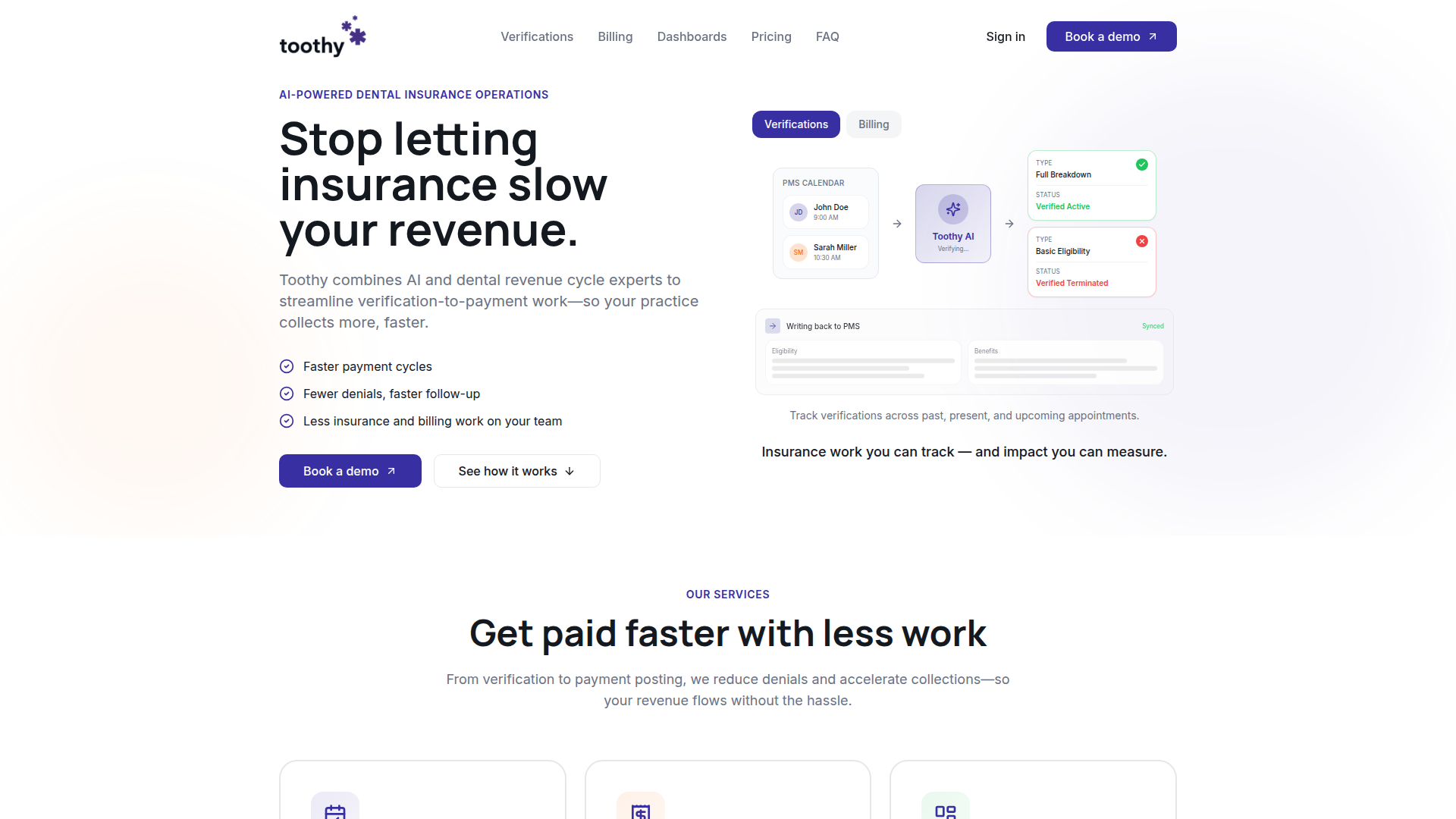
Toothy AI est une plateforme d’opérations d’assurance dentaire axée sur la vérification des assurances, la facturation et le support du cycle de revenus pour les cabinets dentaires. D’après la page, elle combine l’IA avec des spécialistes humains du cycle de revenus pour gérer les tâches allant des contrôles d’éligibilité jusqu’au suivi des réclamations et à l’enregistrement des paiements.
Le produit semble se positionner comme une couche de service d’opérations de revenus spécifique au secteur dentaire, plutôt que comme un simple outil logiciel autonome. Son flux de travail principal consiste à vérifier les assurances pour les rendez-vous à venir, à réinjecter les résultats dans le système de gestion du cabinet, à prendre en charge la soumission des réclamations et le suivi des comptes clients, et à fournir aux cabinets des tableaux de bord et des rapports pour suivre les encaissements, l’ancienneté des créances et l’avancement opérationnel.
Fonctionnalités
- Vérifications automatisées des assurances : Vérifie les couvertures principale et secondaire pour le planning du cabinet, apparemment jusqu’à deux semaines à l’avance, ce qui peut réduire le travail manuel à l’accueil.
- Réécriture dans le PMS : Inscrit directement les détails de vérification dans le système de gestion du cabinet, aidant le personnel à maintenir les informations d’assurance des patients synchronisées dans les flux de travail existants.
- Ventilations structurées des prestations : Produit des résultats de vérification cohérents et peut inclure la gestion téléphonique des ventilations de prestations lorsque nécessaire, ce qui est utile pour les régimes plus complexes.
- Support de facturation de bout en bout : Couvre la soumission de réclamations propres, l’enregistrement des paiements et le suivi des comptes clients afin de réduire les refus et de raccourcir les cycles de recouvrement.
- Tableaux de bord et rapports quotidiens : Offre une visibilité en temps réel sur les vérifications, la facturation, les encaissements et l’ancienneté des créances, ainsi que des rapports quotidiens dans la boîte de réception pour le suivi opérationnel.
- Contrôles de workflow orientés HIPAA : La page mentionne des contrôles d’accès, des pistes d’audit, une documentation structurée et le suivi des exceptions pour prendre en charge les opérations dentaires sensibles aux PHI.
Conseils utiles
- Valider le périmètre lors de l’évaluation : Confirmez quelles parties sont automatisées et lesquelles sont prises en charge par des spécialistes humains, en particulier pour les cas limites tels que la coordination de plusieurs polices, les données manquantes des payeurs ou les exceptions de réclamation.
- Vérifier l’adéquation au workflow PMS : Puisque la réécriture dans le PMS est au cœur de la valeur du produit, vérifiez exactement quelles données sont réinjectées, comment le personnel doit les examiner et si les processus actuels de planification et de facturation doivent être ajustés.
- Utiliser des indicateurs de référence avant le déploiement : Suivez les taux actuels de refus, l’ancienneté des créances, les ratios de recouvrement et le temps de travail du personnel afin que toute amélioration issue de la vérification et du support à la facturation puisse être mesurée de manière réaliste.
- Clarifier rapidement les facteurs de tarification : La page indique que la tarification dépend du nombre de praticiens, du mix de payeurs, du volume de rendez-vous et du volume d’assurances ; les cabinets multi-sites ou fortement spécialisés devraient donc modéliser soigneusement l’usage attendu.
- Évaluer les besoins en conduite du changement : Les produits de cette catégorie fonctionnent mieux lorsque les équipes savent quand faire confiance aux résultats automatisés, quand escalader un cas et comment utiliser les rapports des tableaux de bord dans les revues quotidiennes d’assurance et de facturation.
Compétences OpenClaw
Dans l’écosystème OpenClaw, Toothy AI pourrait probablement prendre en charge des compétences et des agents axés sur l’orchestration des opérations de revenus dentaires. Les cas d’usage probables incluent un moniteur de vérification des assurances qui lit les changements de statut quotidiens, un agent de priorisation des comptes clients qui signale les réclamations anciennes à suivre, ou un workflow de reporting des encaissements qui résume l’avancement des vérifications, de l’enregistrement des paiements et des goulets d’étranglement dans les réclamations pour les responsables de cabinet.
Pour les groupes dentaires, les DSO et les administrateurs de cabinet, cette combinaison pourrait faire évoluer les opérations d’assurance d’un travail administratif réactif vers une gestion structurée des exceptions. Si des agents OpenClaw étaient superposés aux tableaux de bord et aux résultats de workflow de Toothy, les équipes pourraient probablement créer des automatisations pour les points quotidiens, le triage des réclamations refusées, les prévisions d’effectifs et l’analyse des tendances des payeurs. La page source ne confirme pas d’intégration native avec OpenClaw ; ces éléments doivent donc être considérés comme des conceptions de workflow probables plutôt que comme des capacités confirmées du produit.
Code d'intégration
Partagez cet outil IA sur votre site ou blog en copiant et collant le code ci-dessous. Le widget intégré sera automatiquement mis à jour.
<iframe src="https://www.aimyflow.com/ai/toothy-ai/embed" width="100%" height="400" frameborder="0"></iframe>
Explorer des outils similaires
LunaBill | Automatisez vos appels de relance clients
LunaBill est une plateforme d’agents vocaux IA qui automatise les appels de facturation médicale et de comptes clients, aidant les équipes de facturation des établissements de santé et les cabinets à vérifier le statut des demandes, à recouvrer les créances et à assurer le suivi des recours. Pour les équipes du cycle de revenus et le personnel de facturation médicale, elle peut réduire le travail manuel au téléphone avec les assureurs en naviguant dans les SVI, en recueillant les détails des refus et en favorisant un retraitement et une escalade des demandes plus rapides.
Vérification de l’éligibilité à l’assurance et automatisation des soins de santé | Fuse
Fuse est une plateforme d’automatisation pour le secteur de la santé qui aide les cabinets médicaux à automatiser l’admission numérique des patients, la vérification de l’éligibilité à l’assurance au niveau des codes CPT et les estimations des coûts pour les patients, principalement pour les propriétaires de cabinets privés, les responsables de cabinet et les responsables de la facturation. Dans les opérations du cycle de revenus assistées par l’IA, elle peut réduire le travail manuel de vérification auprès des payeurs et aider les équipes de facturation et d’accueil grâce à des contrôles d’éligibilité plus rapides et à une tarification préservice plus claire.
Syntra - Examen du graphique et des frais
Syntra est une plateforme d’IA d’examen des dossiers médicaux et des facturations pour les cabinets médicaux spécialisés, qui aide les équipes de codage, de facturation et de conformité à identifier les erreurs de codage, à récupérer les facturations omises et à auditer les dossiers médicaux et les demandes de remboursement dans des spécialités telles que l’ophtalmologie, l’orthopédie, l’optométrie et la dermatologie. Pour les codeurs médicaux et le personnel du cycle de revenus, son examen, adapté aux spécialités et fondé sur des preuves, peut améliorer l’exactitude de la facturation et mettre en évidence des opportunités de facturation étayées par la documentation avant la soumission des demandes de remboursement.
Cair Health
Cair Health est une plateforme de gestion du cycle de revenus basée sur l’IA qui aide les équipes de facturation du secteur de la santé à automatiser le codage, les vérifications d’éligibilité, la soumission des demandes de remboursement, le suivi des refus, les appels téléphoniques aux payeurs et l’extraction des EOB. Pour les professionnels des opérations du cycle de revenus, de la facturation et des demandes de remboursement, elle peut réduire le traitement manuel des demandes et favoriser des flux de remboursement plus rapides et plus cohérents.
Accueil
Health Harbor est un outil d’IA qui gère les appels liés à l’assurance santé pour les vérifications de prestations, les autorisations préalables et le suivi du statut des demandes de remboursement, principalement pour les équipes de prestataires de soins et le personnel du cycle de revenus. Dans le cadre d’opérations assistées par l’IA, il peut réduire le temps consacré à la navigation dans les SVI et aux files d’attente, afin que les équipes de facturation, d’autorisations et d’opérations cliniques puissent se concentrer sur la résolution des problèmes complexes de couverture et de paiement.
Quill Bills | Gérez votre facturation de manière autonome.
Quill Bills est un système de gestion de cabinet et de gestion du cycle des revenus conçu nativement pour l’IA, qui automatise les tâches de facturation médicale telles que le codage, les vérifications d’éligibilité, la soumission des demandes de remboursement, l’enregistrement des paiements, la facturation des patients et les appels téléphoniques aux assureurs pour les cabinets de santé indépendants. Pour les équipes de facturation, les administrateurs de cabinet et le personnel du cycle des revenus, cela peut réduire le travail manuel lié aux demandes de remboursement et les aider à se concentrer sur les exceptions, les refus et le suivi des flux de trésorerie.
Logiciel de codage médical et de facturation par IA pour le secteur de la santé | CombineHealth
CombineHealth est une plateforme d’IA de codage médical et de facturation qui automatise les tâches du cycle de revenus des soins de santé, telles que le codage, la gestion des réclamations, le traitement des refus, la documentation et le recouvrement, pour les équipes du cycle de revenus des soins de santé et les organisations de prestataires. Pour les codeurs médicaux, les spécialistes de la facturation et les responsables du RCM, elle peut améliorer la précision et la rapidité en appliquant des règles spécifiques aux payeurs, des analyses en temps réel et une IA explicable à l’ensemble du flux de travail.