Syntra - Examen du graphique et des frais
Noter cet outil
Note moyenne
Nombre total de votes
Sélectionnez votre note (1-10) :
Informations détaillées
Ce que c’est
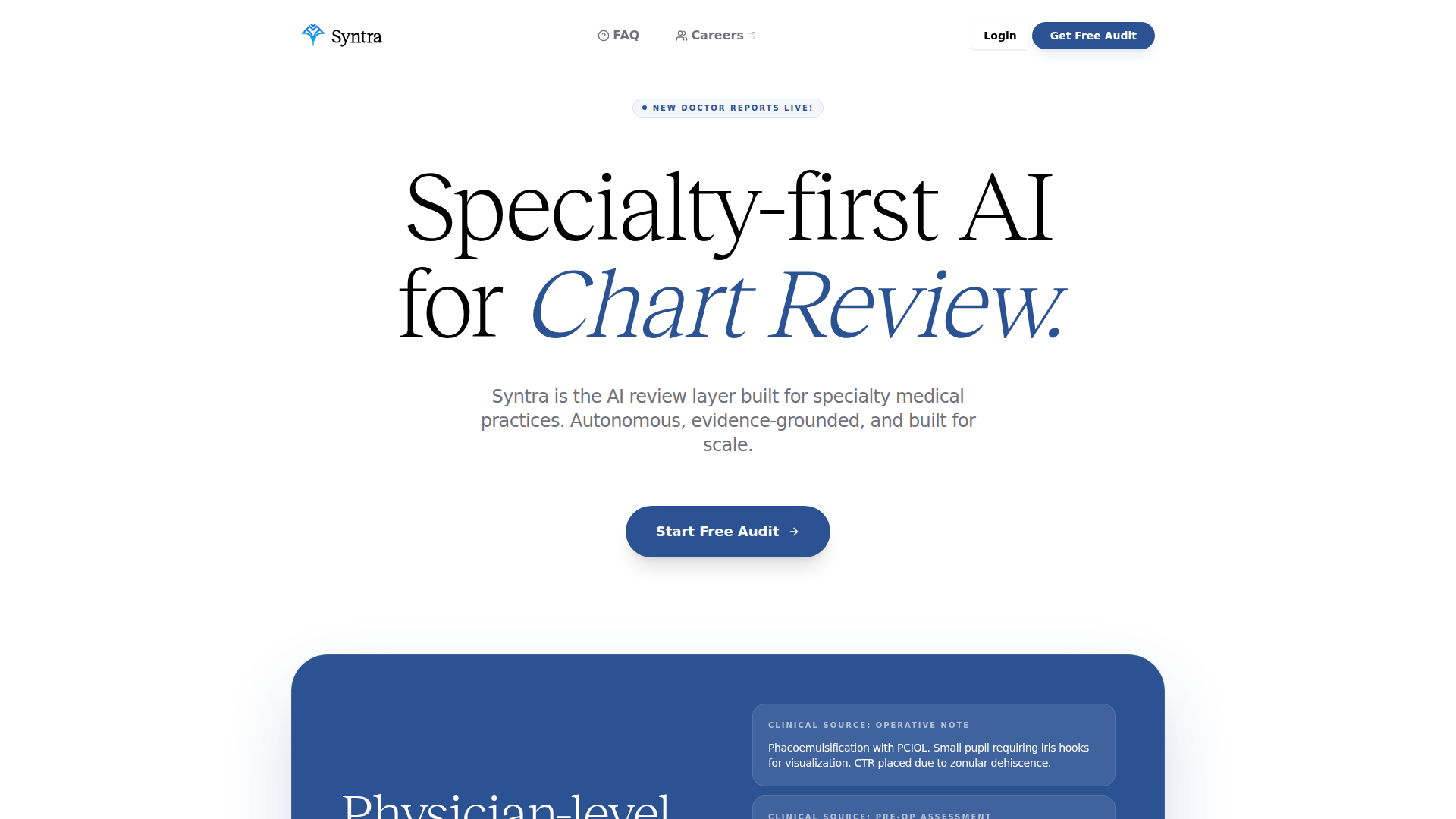
Syntra est une plateforme d’IA d’examen des dossiers et de revue des facturations pour les cabinets médicaux spécialisés. Elle se positionne comme une couche de revue centrée sur les spécialités, qui analyse la documentation clinique et les points de contact liés au codage afin d’identifier les problèmes de capture des actes, de codage, d’audit et de remboursement avant la facturation.
Le produit semble destiné aux cliniques spécialisées et aux systèmes de santé dans des domaines tels que l’ophtalmologie, l’orthopédie, l’optométrie et la dermatologie, l’ophtalmologie étant présentée comme exemple principal. Son fonctionnement repose sur l’examen des dossiers, le raisonnement sur une documentation propre à chaque spécialité, la mise en évidence de recommandations de codage étayées par des preuves, ainsi que le soutien des activités d’intégrité des revenus et de conformité à grande échelle.
Fonctionnalités
- Raisonnement IA spécifique aux spécialités : Syntra est affiné sur des jeux de données spécialisés afin de pouvoir interpréter une documentation clinique nuancée que des modèles génériques pourraient ne pas détecter.
- Revue des dossiers pour identifier des opportunités de codage : La plateforme examine 100 % des dossiers pour détecter les opportunités de codage manquées et favoriser une capture des actes plus complète.
- Automatisation CPT et CIM-10 : Elle propose une automatisation du codage ambulatoire pour les codes CPT et CIM-10, présentée comme reposant sur une logique informée par les codeurs pour des flux de travail de codage pratiques.
- Logique de recommandation étayée par des preuves : Syntra montre la base clinique des décisions de codage, ce qui peut aider les équipes à valider pourquoi un code plus complexe peut être approprié.
- Couverture audit et conformité : Selon le positionnement du site, elle prend en charge l’examen complet des dossiers et des demandes de remboursement sans nécessiter d’effectifs supplémentaires.
- Connectivité aux flux de travail du DSE : Le produit mentionne des intégrations avec des systèmes tels que ModMed, NexGen, Nextech, SIS, iMedicWare, Athena Health, eClinicalWorks et Optivate afin de s’intégrer aux flux de travail existants des cabinets.
Conseils utiles
- Valider d’abord la profondeur par spécialité : Pour des produits comme celui-ci, confirmez les performances dans la spécialité exacte, la sous-spécialité et le type d’actes pris en charge par votre organisation, car les nuances de codage varient fortement.
- Examiner l’explicabilité des recommandations : Un raisonnement relié à des preuves est important dans la revue du codage clinique ; évaluez donc la clarté avec laquelle le système relie la documentation aux suggestions de codes CPT ou CIM-10.
- Prévoir une gouvernance autour des exceptions : Même avec l’automatisation, les cabinets doivent définir qui examine les recommandations contestées, traite les cas limites et surveille les schémas de codage propres à chaque payeur.
- Évaluer la mise en œuvre en fonction de la qualité des données du DSE : La valeur de la revue de dossiers par IA dépend fortement de l’exhaustivité de la documentation et de l’accès aux données structurées ; le mapping du DSE et la cohérence des notes sont donc essentiels.
- Traiter les affirmations de résultats avec prudence : Le site met en avant un impact sur les revenus et le positionnement en matière de précision du codage, mais les acheteurs doivent vérifier indépendamment les résultats dans leur propre environnement de payeurs, de spécialité et de personnel.
Compétences OpenClaw
Syntra pourrait probablement s’intégrer à l’écosystème OpenClaw comme source spécialisée de signaux d’intégrité des revenus cliniques pour les flux de travail des opérations de santé. Les compétences OpenClaw envisageables pourraient inclure des agents de triage des dossiers orientant les rencontres à haut risque vers les équipes de codage, des flux de prévention des refus comparant les preuves cliniques aux codes facturés, ainsi que des agents de synthèse d’audit transformant les constats de Syntra en files de travail pour les équipes du cycle de revenus. Si les détails d’intégration native ne sont pas documentés, ils doivent être considérés comme des conceptions de flux plausibles plutôt que comme un comportement produit confirmé.
En pratique, associer Syntra à OpenClaw pourrait aider les cabinets spécialisés à créer des agents pour la revue préfacturation, la gestion des exceptions de codage, la surveillance des règles des payeurs et les boucles de retour d’information sur la documentation des médecins. Pour l’ophtalmologie et des spécialités similaires, ce type de configuration pourrait faire évoluer le travail du cycle de revenus d’une revue rétrospective manuelle vers une intervention plus continue et fondée sur des preuves, modifiant potentiellement la manière dont les codeurs, les auditeurs et les administrateurs de cabinet gèrent la qualité des dossiers et le risque de remboursement.
Code d'intégration
Partagez cet outil IA sur votre site ou blog en copiant et collant le code ci-dessous. Le widget intégré sera automatiquement mis à jour.
<iframe src="https://www.aimyflow.com/ai/syntra-com/embed" width="100%" height="400" frameborder="0"></iframe>
Explorer des outils similaires
LunaBill | Automatisez vos appels de relance clients
LunaBill est une plateforme d’agents vocaux IA qui automatise les appels de facturation médicale et de comptes clients, aidant les équipes de facturation des établissements de santé et les cabinets à vérifier le statut des demandes, à recouvrer les créances et à assurer le suivi des recours. Pour les équipes du cycle de revenus et le personnel de facturation médicale, elle peut réduire le travail manuel au téléphone avec les assureurs en naviguant dans les SVI, en recueillant les détails des refus et en favorisant un retraitement et une escalade des demandes plus rapides.
Toothy AI - Vérification de l’assurance dentaire et facturation par IA
Toothy AI est une plateforme de vérification de l’assurance dentaire et de facturation alimentée par l’IA, qui aide les cabinets dentaires à fluidifier le travail, des vérifications d’éligibilité au suivi des réclamations et à l’enregistrement des paiements, avec le soutien de professionnels du cycle de revenus dentaire. Pour les responsables de cabinet dentaire, les agents de facturation et les équipes du cycle de revenus, elle peut réduire les tâches manuelles liées à l’assurance tout en améliorant la visibilité sur les refus, les encaissements et les créances anciennes grâce à des tableaux de bord et des rapports quotidiens.
Vérification de l’éligibilité à l’assurance et automatisation des soins de santé | Fuse
Fuse est une plateforme d’automatisation pour le secteur de la santé qui aide les cabinets médicaux à automatiser l’admission numérique des patients, la vérification de l’éligibilité à l’assurance au niveau des codes CPT et les estimations des coûts pour les patients, principalement pour les propriétaires de cabinets privés, les responsables de cabinet et les responsables de la facturation. Dans les opérations du cycle de revenus assistées par l’IA, elle peut réduire le travail manuel de vérification auprès des payeurs et aider les équipes de facturation et d’accueil grâce à des contrôles d’éligibilité plus rapides et à une tarification préservice plus claire.
Cair Health
Cair Health est une plateforme de gestion du cycle de revenus basée sur l’IA qui aide les équipes de facturation du secteur de la santé à automatiser le codage, les vérifications d’éligibilité, la soumission des demandes de remboursement, le suivi des refus, les appels téléphoniques aux payeurs et l’extraction des EOB. Pour les professionnels des opérations du cycle de revenus, de la facturation et des demandes de remboursement, elle peut réduire le traitement manuel des demandes et favoriser des flux de remboursement plus rapides et plus cohérents.
Accueil
Health Harbor est un outil d’IA qui gère les appels liés à l’assurance santé pour les vérifications de prestations, les autorisations préalables et le suivi du statut des demandes de remboursement, principalement pour les équipes de prestataires de soins et le personnel du cycle de revenus. Dans le cadre d’opérations assistées par l’IA, il peut réduire le temps consacré à la navigation dans les SVI et aux files d’attente, afin que les équipes de facturation, d’autorisations et d’opérations cliniques puissent se concentrer sur la résolution des problèmes complexes de couverture et de paiement.
Quill Bills | Gérez votre facturation de manière autonome.
Quill Bills est un système de gestion de cabinet et de gestion du cycle des revenus conçu nativement pour l’IA, qui automatise les tâches de facturation médicale telles que le codage, les vérifications d’éligibilité, la soumission des demandes de remboursement, l’enregistrement des paiements, la facturation des patients et les appels téléphoniques aux assureurs pour les cabinets de santé indépendants. Pour les équipes de facturation, les administrateurs de cabinet et le personnel du cycle des revenus, cela peut réduire le travail manuel lié aux demandes de remboursement et les aider à se concentrer sur les exceptions, les refus et le suivi des flux de trésorerie.
Logiciel de codage médical et de facturation par IA pour le secteur de la santé | CombineHealth
CombineHealth est une plateforme d’IA de codage médical et de facturation qui automatise les tâches du cycle de revenus des soins de santé, telles que le codage, la gestion des réclamations, le traitement des refus, la documentation et le recouvrement, pour les équipes du cycle de revenus des soins de santé et les organisations de prestataires. Pour les codeurs médicaux, les spécialistes de la facturation et les responsables du RCM, elle peut améliorer la précision et la rapidité en appliquant des règles spécifiques aux payeurs, des analyses en temps réel et une IA explicable à l’ensemble du flux de travail.